После 50 лет жизненно необходимо обладать хотя бы основной информацией про инфаркт миокарда — что это такое, и какие возможны последствия. Острый некроз сердечной мышцы – одна из главных причин смертности, между тем, спасение часто зависит от того, насколько быстро он получит лечение. Умение вовремя определить симптомы ишемии и оказать первую помощь – это шанс сохранить жизнь себе или другому человеку.
Причины инфаркта миокарда
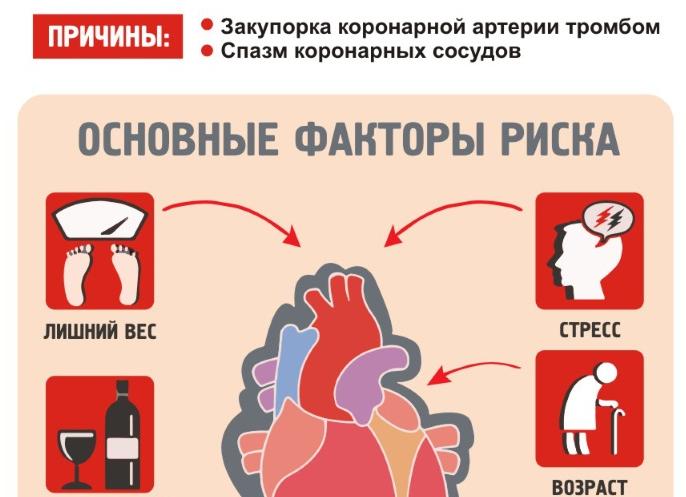
Инфаркт миокарда возникает на фоне нарушенного кровоснабжения сердечной мышцы. Это состояние – форма ишемической болезни, при которой ткани человеческого «мотора» гибнут от недостатка питания. В большинстве случаев виновником острого некроза становится патологически измененные коронарные артерии. У 95% инфарктников диагностируется атеросклероз. Холестериновые бляшки, откладываясь на стенках сосудов, сужают их просвет и препятствуют нормальному кровотоку.
Даже если бляшка не полностью перекрывает артерию, в месте ее прикрепления повышается риск тромбообразования и, соответственно, тромбоэмболии. Атеросклероз считается возрастным заболеванием, поэтому более 70% перенесших инфаркт — люди старше 55 лет.
Иногда причиной инфаркта становятся неизмененные сосуды – если возникает сильный спазм, на долгое время нарушающий кровоснабжение миокарда. Среди возможных виновников такие редкие патологии, как миокардит, эндокардит, артериит и другие инфекционные заболевания, поражающие сердечно-сосудистую систему.
В группе риска развития инфаркта находятся следующие категории:
- мужчины пенсионного и предпенсионного возраста;
- женщины в период постменопаузы;
- гипертоники;
- диабетики;
- лица с ожирением;
- алкоголики;
- пациенты с повышенным уровнем триглицеридов в крови, избытком «плохого» холестерина и дефицитом «хорошего»;
- курящие;
- малоподвижные;
- перенесшие инфекции, вызванные стафилококком или стрептококком;
- с инфарктом и ИБС в анамнезе.
Механизм развития и симптомы инфаркта миокарда
Инфаркт в своем развитии проходит несколько стадий:
- Ишемия – предшественник и начальный этап поражения миокарда. Сердце может испытывать ишемию на протяжении долгого времени. Организм способен до определенного момента компенсировать нарушенный кровоток, не допуская необратимых изменений. Когда просвет сосудов сужается примерно до 30% диаметра, наступает следующая стадия.
- Повреждение тканей сердца развивается на фоне значительного ограничения кровоснабжения. От недостатка питания страдают метаболизм и функции миокарда. В условиях дефицита кислорода орган может работать до 4 – 7 часов, далее нарушения становятся необратимыми.
- Некроз – ткани, подвергшиеся длительной ишемии, отмирают. Дальнейшее развитие зависит от локализации и степени поражения. Летальный исход наступает в 40% случаев.
- Рубцевание – заживление участка некроза. Погибшие мышечные волокна замещаются соединительной тканью, образуя рубец. Этот процесс начинается спустя 1 – 2 недели после приступа и длится до 2 месяцев.
Классический симптом инфаркта – сильная боль в груди, сохраняющаяся более четверти часа и сопровождающаяся липким потом. Через некоторое время болевой синдром проходит самостоятельно либо купируется анальгетиками, тем не менее, патологические изменения в миокарде продолжают развиваться.
Полезно знатьПриступ не снимается приемом нитроглицерина. Дискомфорт обычно появляется на фоне физической нагрузки, усталости, эмоционального перенапряжения. Инфаркту нередко предшествует скачок давления, вплоть до гипертонического криза.
При крупноочаговом поражении возможны проявления сердечной недостаточности: одышка, сухой кашель, носогубное посинение. В тяжелых случаях наблюдается аритмия в разных формах. Иногда единственный симптом инфаркта – внезапная остановка сердца.
Однако признаки угрожающего состояния не всегда очевидны. При инфаркте боль может отсутствовать – такое бывает у диабетиков, либо быть слабой и ощущаться не в груди, а отдавать в руку, живот, лопатку.
Существуют атипичные формы заболевания:
- абдоминальная – напоминающая клиническую картину панкреатита (вздутие, боль в животе, рвота, икота);
- астматическая – сопровождается одышкой, затрудненным дыханием;
- безболевая – характерна для диабетиков с нарушенной чувствительностью тканей, основной симптом – слабость;
- церебральная – проявляется неврологическими отклонениями (головокружение, спутанность сознания, обмороки);
- коллаптоидная – начинается с резкого снижения давления, слабости, обильного потоотделения;
- периферическая – отличается иррадиирущими болями, дискомфортные ощущения локализуются не в области сердца, а в шее, левой руке, челюсти, горле, может быть спутана с симптомами остеохондроза;
- отечная – стремительно нарастающая отечность и гипертрофия печени в сопровождении слабости, одышки.
Наличие нетипичных симптомов, а особенно сочетание разных форм инфаркта, затрудняют диагностику заболевания, что может стать критичным для больного человека.
Диагностика инфарктного состояния
Для подтверждения диагноза, помимо распознавания клинических признаков инфаркта, используются дополнительные исследования:
- Электрокардиограмма и ЭхоКГ показывают изменения на всех стадиях инфаркта и могут проводиться для ранней диагностики. В остром периоде приступа кривая демонстрирует углубленный зубец Q, отрицательный T, низкий R и другие признаки, свидетельствующие о некрозе миокарда.
- Анализ крови выявляет повышение уровня лейкоцитов, фибриногена, сиаловых кислот, СОЭ, С-реактивного белка.
ЭКГ и анализ на кардиотропные белки позволяют определить наличие инфаркта миокарда при нетипичных и бессимптомных формах. Использование диагностических методов также необходимо для дифференциации от других патологий, сопровождающихся грудными болями: межреберной невралгии, стенокардии, воспаления перикарда и прочих.
Осложнения инфаркта
Инфарктное состояние непосредственно угрожает жизни человека. Смерть может наступить как от внезапной остановки сердца, так и в результате осложнений. По статистике в 60% случаев удается избежать летального исхода. Последствия острого инфаркта миокарда зависят от объема поражения, локализации и скорости восстановления сердечного кровообращения.
Некротический процесс приводит к необратимым повреждениям органа. Вместо мышечной ткани образуется рубцовая, что мешает нормальному функционированию сердца. Ограниченная работа сердечно-сосудистой системы негативно влияет на все органы, снижает продолжительность жизни.
При мелкоочаговом некрозе здоровые участки берут на себя повышенную нагрузку. Насколько хорошо они справятся с дополнительной работой, зависит от общего здоровья пациента и его сердца, в частности от эластичности миокарда, состояния клапанной системы. Молодой организм, благодаря высокой способности к регенерации, способен восстановиться после инфаркта и вести полноценный образ жизни с некоторыми ограничениями.
Около 40% пациентов, переживших приступ, погибают от осложнений в течение года, еще 20% — пяти лет. Последствия обширного инфаркта миокарда значительно сокращают выживаемость и приводят к инвалидизации каждого второго больного.
В острый период приступа вероятны ранние осложнения:
- аритмия;
- перикардит;
- аневризма;
- кардиогенный шок;
- прекращение сердечной деятельности;
- разрыв миокарда;
- отек легких;
- эндокардит;
- тромбоэмболия.
Поздние осложнения проявляются после рубцевания и могут сопровождать больного пожизненно:
- нарушения ритма;
- сердечная недостаточность разной степени тяжести;
- кардиосклероз;
- аневризмы.
Особую опасность представляет рецидив заболевания. Второй приступ часто возникает в течение месяца, формируя новый очаг некроза рядом с первым или в области другой коронарной артерии. Последствия повторного инфаркта миокарда полноценно компенсировать практически невозможно, поэтому уровень смертности превышает 50%.
Доврачебная помощь при симптомах инфаркта
При инфаркте, помимо болевых ощущений, человек может испытывать беспокойство, страх смерти, и окружающие по возможности должны оказать первую помощь. Достаточно заметить такие симптомы, как бледность, испарина, недостаток воздуха у больного, чтобы заподозрить сердечный приступ и вызвать скорую.
Что можно сделать до приезда врача:
- успокоить пациента;
- усадить полулежа с согнутыми ногами;
- обеспечить доступ воздуха (открыть окно, расслабить тугую одежду);
- положить под язык нитроглицерин, если человек его носит при себе;
- дать разжевать 300 мг аспирина, предварительно спросив о наличии аллергии.
Если это не инфаркт, боль купируется в течение 2 – 3 минут, но все равно необходимо вызвать врача и доставить больного в больницу. В тяжелых случаях человек может потерять сознание, перестать дышать – тогда от действий окружающих зависит его жизнь. Требуются немедленные реанимационные мероприятия: искусственное дыхание, массаж сердца. Возможно, поблизости в общественных местах найдется портативный дефибриллятор. Если больного рвет, его нужно положить на бок, следить, чтобы он не задохнулся.
Лечение и реабилитация при инфаркте
При сердечном приступе пациент незамедлительно госпитализируется. В условиях стационара проводится комплексное лечение:
- Обезболивание. В остром периоде показаны наркотические анальгетики внутривенно – Промедол, Морфин, Фентанил.
- Седация. Если человек перевозбужден, ощущает страх, рекомендован прием транквилизаторов – Диазепам, Реланиум.
- Уменьшение площади некроза, восстановление коронарного кровотока. Для растворения препятствий в сосудах и предотвращения тромбоэмболии проводится тромболитическая терапия. Альтеплаза, Фибринолизин, Стрептокиназа, Гепарин обладают эффективным тромболитическим действием. При введении в первые 6 часов с момента начала приступа значительно снижают объем поражения миокарда.
- Снижение тромбообразования. Ацетилсалициловая кислота препятствует слипанию тромбоцитов и разжижает кровь, обеспечивая свободную циркуляцию по сосудам.
- Нормализация сердечного ритма. Ингибиторы АПФ (Раниприл, Эналаприл) применяются при симптомах острой сердечной недостаточности: снижают давление, расширяют сосуды, уменьшают пульс. Для укрепления миокарда и устранения аритмии используются бета-адреноблокаторы (Пропранолол), нитроглицерин.
- При неэффективности медикаментозной терапии и тяжелом состоянии пациента показано хирургическое вмешательство – аортокоронарное шунтирование.
Восстановление после инфаркта достаточно длительное. В стационарный период требуются строгий постельный режим и полное ограничение физической нагрузки. Занятия физкультурой, ходьба начинаются под контролем врача с медленным и постепенным увеличением интенсивности. Посильное движение – одна из основ реабилитационных мероприятий после сердечного приступа.
Второй компонент восстановления – диета. Рекомендованы продукты – кардиопротекторы, рацион должен состоять из легких нежирных блюд: овощей, фруктов, каш, кисломолочки, сухофруктов.
Для контроля артериального давления, психоэмоционального состояния, профилактики аритмии, тромбоза показан постоянный прием лекарственных препаратов, назначенных кардиологом. По решению комиссии пациент может быть признан нетрудоспособным или частично трудоспособным для получения инвалидности.
Профилактика
Фото: увеличение физической активности
Лучшая профилактика инфаркта – здоровый образ жизни, включающий:
- физическую активность;
- правильное питание;
- отказ от вредных привычек (курение, алкоголь);
- выработку стрессоустойчивости;
- регулярную диспансеризацию.
Важно контролировать артериальное давление, уровень холестерина и сахара в крови, поддерживать нормальный вес, делать ЭКГ. Любые проявления сердечно-сосудистых патологий не должны оставаться без внимания. При появлении одышки, тахикардии, повышенного давления, нарушений сердцебиения, дискомфорта в области груди необходимо показаться кардиологу и пройти обследование. Пренебрежение сигналами о проблемах с сердцем может стоить вам жизни.