Пиелонефрит у женщин – распространенное заболевание мочеполовой системы, составляющее до 65% от всех случаев обращений в урологической практике. Согласно статистике, патология гораздо чаще диагностируется у представительниц прекрасного пола, что объясняется анатомическим строением мочеиспускательного канала и прочими особенностями женского организма.
Заболевание инфекционного характера характеризуется воспалением почек, может носить односторонний или двусторонний характер и при отсутствии лечения приводить к весьма тяжелым последствиям, вплоть до сепсиса. Что это за болезнь – пиелонефрит у женщин, какие симптомы указывают на развитие инфекции и как с ней бороться? Чтобы получить ответы на все вопросы, необходимо установить первопричины, запускающие механизм заболевания.
Пиелонефрит у женщин — особенности болезни
Пиелонефрит – неспецифический воспалительный процесс, чаще всего бактериальной природы, поражающий канальциевую систему почек (почечные лоханки, чашечки и паренхиму почек).
Почему женщины предрасположены к пиелонефриту больше, чем мужчины? Обусловлено это анатомическим строением женской уретры, которая гораздо шире и короче (ее длина всего 2-3 см), чем у представителей сильного пола. В результате возбудители инфекции из мочеиспускательного канала быстро проникают к мочевому пузырю и почкам и провоцируют развитие воспалительного процесса.
Быстрому распространению болезнетворной микрофлоры способствуют особенности строения мочеполовой системы – женская уретра располагается рядом с влагалищем и анусом, откуда инфекция легко может попасть в мочеиспускательный канал при ненадлежащей личной гигиене. К тому же, женщины более предрасположены к заболеванию вследствие гормональных скачков, сопровождающих периоды беременности и климакса. Изменения, происходящие в организме в это время, ослабляют иммунную систему и создают благоприятные условия для развития инфекции.
Причины
Пиелонефрит развивается в результате проникновения патогенных микроорганизмов в почечную паренхиму. Происходит это несколькими путями:
Уриногенным (восходящим) – это самая частая причина острого пиелонефрита. Заболевание развивается на фоне цистита, кольпита, уретрита, то есть возбудители попаают в почки из соседнего очага инфекции.
Гематогенным или лимфогенным. В этом случае инфекционные агенты мигрируют в почки с током крови или лимфы из других хронических очагов инфекции в организме, либо могут быть занесены в процессе диагностических или лечебных процедур (например, при катетеризации, цистоскопии).
Застойные явления и нарушения оттока мочи. Такое состояние носит название везикулоуретальный рефлюкс и сопровождается нарушением оттока мочи и ее частичным обратным забросом в почечные лоханки. В застойной моче начинает усиленно размножаться патогенная микрофлора, которая и провоцирует развитие воспалительного процесса.
Среди возбудителей пиелонефрита у женщин чаще всего (в 90% случаев) выделяют кишечную палочку. Кроме нее, причиной воспалительного процесса могут стать следующие болезнетворные микроорганизмы:
- стафилококки;
- клебсиеллы;
- энтерококки;
- протеи;
- энтеробактерии;
- синегнойная палочка;
- грибковая микрофлора.
Дополнительными факторами риска, способствующими развитию болезни, считается ряд сопутствующих патологий:
- заболевания эндокринной системы (сахарный диабет, нарушение функций щитовидной железы);
- патологии нервной системы, связанные с нарушением иннервации тазовых органов;
- врожденные дефекты развития почек, мочевого пузыря и мочеточников;
- мочекаменная болезнь;
- операции на органах мочевыделительной системы;
- лечебные или диагностические процедуры, затрагивающие мочевыводящий канал;
- опухоли или травмы почек;
- заболевания женских половых органов (миома матки, поликистоз яичников);
- снижение иммунной защиты на фоне применения цитостатиков, лучевой или химиотерапии.
Кроме того, развитию воспалительного процесса в почках способствуют возрастные изменения, гормональные нарушения в период климакса, сопровождающиеся ослаблением перистальтики почечных лоханок и мочеточников. Во время беременности растущая матка может пережимать мочеточники, создавая условия для застоя мочи и размножения патогенных микроорганизмов. Начало половой жизни тоже несет угрозу инфицирования и требует дополнительных мер по соблюдению личной гигиены не только от женщины, но и от ее партнера.
К прочим провоцирующим факторам относятся: пожилой возраст, обструкция мочевых путей, частые переохлаждения, хронические стрессы, травмы спинного мозга, опущение и выпадение матки. Перечислив основные причины, способствующие развитию патологического процесса, следует рассмотреть подробнее симптомы и лечение пиелонефрита у женщин.
Симптомы
Заболевание, характеризующееся воспалительным процессом в почках, может протекать в острой или хронической форме.
Острый пиелонефрит у женщин
Проявляется ярко выраженными симптомами и характеризуется повышением температуры до 40°С, общей слабостью, лихорадочным состоянием, ознобом, повышенным потоотделением, тошнотой, отсутствием аппетита, рвотой. Возникают тупые, ноющие боли в пояснице со стороны пораженной почки, которые усиливаются при постукивании или надавливании в этой области. Они могут достигать выраженной интенсивности и принимать приступообразный характер при сопутствующей мочекаменной болезни и закупорке мочеточника камнем.
Особую опасность представляет гнойный пиелонефрит, сопровождающийся резким скачком температуры, невыносимой болью в пояснице, которая может отдавать в нижнюю часть живота, спину или бедро. Состояние осложняется подъемом артериального давления, тошнотой, рвотой, учащенным сердцебиением, моча темнеет и приобретает неприятный запах. На фоне тяжелой интоксикации организма возникает помутнение сознания, бред, галлюцинации.
Чаще всего боли локализуются с одной стороны, но при развитии гнойных осложнений, возникают болезненные ощущения, разлитые по всему животу. При этом отмечается учащение позывов к мочеиспусканию, рези и жжение во время самого процесса, затруднение оттока мочи. Пациентка может жаловаться на такие признаки, как ощущение холода в области спины, вызывающее желание закутаться в теплое одеяло, раздражительность, немотивированное беспокойство, бессонницу, головные боли, повышение артериального давления.
Особенно сильно упадок сил проявляется по утрам, во всем теле ощущается тяжесть, усталость, трудно встать с постели и заняться привычными делами. В утреннее время женщина замечает появление отеков на лице и конечностях, которые к концу дня постепенно спадают.
У девушек, в начале половой жизни, острый пиелонефрит может развиваться после дефлорации, так как в организм проникают инфекционные агенты из влагалища. В этом случае сначала отмечаются характерные признаки цистита, затем, всего через несколько дней инфекция добирается до почек, и появляются симптомы пиелонефрита.
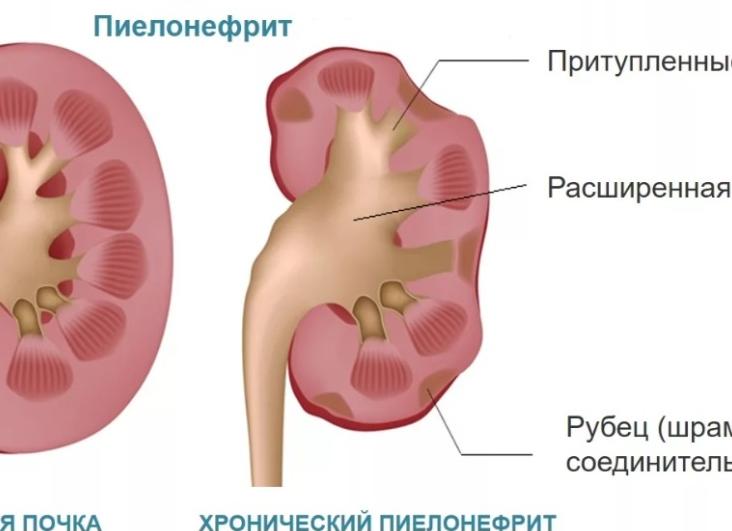
Хронический пиелонефрит у женщин
Течение заболевания характеризуется стертой клинической картиной и слабо выраженными симптомами. В анализе крови могут отсутствовать признаки воспаления. При обострении воспалительного процесса обычно наблюдаются всего один-два из характерных симптомов – болевой или дизурический, мочевой или признаки повышения артериального давления, возникает тяжесть в спине, которая усиливается при физических нагрузках и длительной ходьбе.
Во время ремиссии все признаки воспалительного процесса стихают. Женщина может отмечать лишь общее недомогание, слабость, которую связывает с переутомлением или усталостью после трудового дня. Но стоит промочить ноги, переохладиться, перенести простудное заболевание, как болезнь вновь напоминает о себе тянущими болями в пояснице, частым мочеиспусканием и прочими проявлениями хронического патологического процесса. Рецидивы болезни может спровоцировать незащищенный секс, несвоевременное опорожнение мочевого пузыря, хронические стрессы.
Острый воспалительный процесс при отсутствии своевременного лечения быстро переходит в хронический, со стертыми симптомами. Поэтому женщины часто не обращаются за медицинской помощью, что ведет к дальнейшему прогрессированию патологии и увеличивает риск развития серьезных последствий.
Возможные осложнения
Запущенный пиелонефрит опасен тяжелыми осложнениями. Среди них:
- гнойный абсцесс (формирование внутри почки полости, заполненной гноем);
- развитие хронической почечной недостаточности;
- сепсис – заражение крови, угрожающее летальным исходом.
В связи с риском осложнений особую важность приобретает своевременная диагностика воспалительного процесса. Ошибки при установлении диагноза могут привести к печальным последствиям и закончиться септическим шоком. Те пациенты, которым удается избежать летального исхода, остаются инвалидами, так как для спасения их жизни приходится удалять пораженный орган.
Диагностика
При подозрении на поражение почек необходимо обращаться к врачу-нефрологу или урологу. В ходе осмотра врач произведет пальпацию живота с поколачиванием спины в проекции почек (симптом Пастернацкого), выслушает жалобы больного, соберет полный анамнез. Окончательный диагноз специалист поставит на основании лабораторных и инструментальных исследований:
- общего и бактериологического исследования мочи;
- анализа крови (общего и биохимического);
- исследования мочи по Нечипоренко, Зимницкому;
- УЗИ почек.
В сомнительных случаях дополнительно назначают МРТ или КТ почек, радиоизотопное сканирование с целью оценки состояния паренхимы почек, направляют больного на экскреторную урографию. Кроме того, женщинам обязательно следует пройти осмотр у гинеколога с целью выявления сопутствующих заболеваний половой сферы.
Методы лечения
Пиелонефрит лечат комплексно, с применением медикаментозных, народных средств, методов физиотерапии, корректировки образа жизни и питания. Целью медикаментозного лечения является устранение очага инфекции, уничтожение возбудителей болезни, ликвидация застойных явлений и нарушений оттока мочи.
Медикаментозная терапия
Основные препараты для лечения пиелонефрита у женщин – антибактериальные средства и уросептики. Дополнительно, при тяжелом течении острой формы пиелонефрита применяют симптоматическую терапию – жаропонижающие и противовоспалительные средства (Диклофенак, Парацетамол), гипотензивные лекарства для снижения давления. При сильных болях назначают спазмолитики или инъекции обезболивающих препаратов.
При острой форме заболевания необходимо несколько суток соблюдать строгий постельный режим, избегать сквозняков, держать спину в тепле. Больной женщине рекомендуют пить больше жидкости, чтобы увеличить диурез и ускорить выведение токсинов и патогенной микрофлоры из организма.
Антибиотики при пиелонефрите назначают с учетом типа возбудителя. В первые два дня обычно принимают препараты с широким спектром противомикробного действия из группы фторхинолонов, цефалоспоринов, пенициллинов. Затем, после получения результатов бакпосева, врач корректирует схему лечения.
При назначении антибиотиков предпочтение отдают аминопенициллинам, защищенным клавулановой кислотой (Амоксициллин, Амоксиклав). Такие препараты не проявляются выраженного токсичного влияния на почки, имеют меньше противопоказаний и побочных эффектов, лучше переносятся.
В дальнейшем, с учетом вида возбудителя используют цефалоспорины 3-4 поколения (Цефипим, Цефотаксим), макролиды (Азитромицин, Спиромицин) или фторхинолоны (Леволет). Хорошую эффективность проявляют лекарственные средства из группы нитрофуранов (Монурал, Фурамаг, Фурагин, Фуросемид).
Курс антибактериальной терапии в среднем занимает от 7 до 14 дней. Если в течение 3-х суток от начала лечения состояние пациентки не улучшается, необходимо провести КТ брюшной полости для исключения возможных осложнений – гнойного абсцесса, гидронефроза почки. При выявлении гнойного пиелонефрита требуется проведение хирургической операции.
Определенной проблемой при лечении пиелонефрита является быстрое развитие устойчивости возбудителей к применяемому антибиотику. По этой причине сейчас практически не используют простые пенициллины (Ампициллин), заменяя их препаратами с содержанием клавулановой кислоты, препятствующей развитию резистентности.
Кроме антибиотиков, на этапе выздоровления пациентке назначают поливитаминные комплексы, иммуномодуляторы и общеукрепляющие средства (настойку эхинацеи, женьшеня, элеутерококка).
Особой популярностью пользуются безопасные препараты растительного происхождения с противовоспалительными, спазмолитическими, мочегонными, камнерастворяющими свойствами. В их числе капли Уролесан, Канефрон (таблетки), паста Фитолизин.
Лечение хронического пиелонефрита принципиально ничем не отличается, но занимает больше времени – от 6 до 8 недель. Дополнительно, в спокойном периоде назначают курс физиотерапевтических процедур, заключающихся в умеренном тепловом воздействии на область поражения. С целью продления ремиссии рекомендуется курс санаторно-курортного лечения.
Диета при пиелонефрите у женщин
Корректировка режима питания и соблюдение особой диеты помогут ускорить выздоровление и улучшить самочувствие при остром течении пиелонефрита. Пациентке рекомендуется соблюдать следующую диету:
- исключить из рациона наваристые бульоны, жирное мясо;
- отказаться от жареных блюд, копченостей, солений и маринадов;
- готовить блюда без добавления приправ и специй;
- убрать из меню бобовые, грибы, сырые овощи с грубой клетчаткой или содержанием эфирных масел (белокочанную капусту, редьку, лук, чеснок, редис, перец и пр.)
- свести к минимуму употребление сдобы, кондитерских изделий, шоколада;
- исключить крепкий кофе, газированные напитки, алкоголь.
Какие продукты рекомендуется включать в рацион?
- нежирные сорта рыбы, диетическое мясо;
- фрукты, арбузы и дыни;
- тушеные овощи;
- овощные супы;
- каши (рисовую, гречневую, овсяную);
- нежирные кисломолочные напитки;
- салаты с растительным маслом.
Рекомендуется прием пищи маленькими порциями 5-6 раз в день, то есть, следует придерживаться дробного питания. При пиелонефрите необходимо пить больше жидкости. Это может быть обычная вода, минералка без газа, соки, морсы, компоты, зеленый чай, отвар шиповника.
В острой стадии лучше готовить пищу вообще без соли или слегка подсаливать готовые блюда уже на столе. При хроническом пиелонефрите рекомендуется уменьшить потребление соли до 5 г в день, соблюдать подобную диету следует постоянно, чтобы не вызывать обострения воспалительного процесса. Пищу необходимо готовить на пару, тушить, запекать. От жареных блюд лучше отказаться полностью.
Народные средства
При лечении пиелонефрита часто используют народные средства – различные почечные сборы, фиточаи, настои и отвары лекарственных трав. Применять их следует после консультации с лечащим врачом. Остановимся подробнее на самых востребованных рецептах:
Арбузная диета
В арбузный сезон рекомендуется устраивать разгрузочные дни, в течение которых кушать только арбузную мякоть. Арбуз обладает выраженными мочегонными свойствами, помогает избавиться от застойных явлений, отеков, ускорить выведение микробной микрофлоры и нормализовать функции почек.
Лечебные соки
При почечных недугах рекомендуют пить натуральные соки. Например, березовый и черничный сок способствует восстановлению электролитного баланса, повышают защитные силы организма, профилактируют бактериальные инфекции.
Клюквенный морс – один из самых популярных напитков, его советуют пить во время лечения антибиотиками. Морковный фреш славится бактерицидным и противовоспалительным действием, а тыквенный сок обеспечивает тонизирующий и мочегонный эффект.
Толокнянка
На основе этого лечебного растения можно готовить водный или спиртовой раствор для лечения пиелонефрита. Растение обладает мощными противовоспалительными и бактерицидными свойствами и помогает справиться с хронической формой заболевания.
Водный настой готовится очень просто. На 1 ст. л. сухого растительного сырья нужно 200 мл кипятка. Траву заливают кипящей водой, настаивают до тех пор, пока вода полностью не остынет, затем фильтруют и принимают по 1 ст. л. перед едой.
Спиртовой раствор готовят следующим образом: в пол литровую банку закладывают листья толокнянки и заливают 500 мл водки. Банку закрывают крышкой и отправляют в теплое, темное место на 2 недели. По истечении этого срока настойку нужно процедить и принимать по 15 капель перед едой при обострениях пиелонефрита.
Почечные сборы
Такие сборы можно в готовом виде купить в аптеке, либо заготовить в летний сезон самостоятельно. Лечебные травы способны уменьшить болевые ощущения, справиться с воспалительным процессом, ликвидировать очаг инфекции в организме и уничтожить болезнетворную микрофлору. Самые популярные сборы:
- календула + ромашка + шалфей +ягоды брусники + березовые листья;
- листья земляники, черной смородины + кукурузные рыльца + толокнянка + семена льна + плоды шиповника;
- петрушка + толокнянка + чистотел + шалфей.
Заваривать травы следует в соответствии с инструкцией, указанной на упаковке. По поводу кратности применения и продолжительности курса лечения необходимо проконсультироваться с врачом. Специалисты советуют не употреблять один и тот же отвар постоянно, лучше всего периодически менять почечные сборы, чтобы исключить привыкание и добиться наибольшей эффективности от лечения.