Содержание:
Болезнь Галлервордена-Шпатца (ригидность прогрессирующая) – редкое наследственное нейродегенеративное заболевание, при котором происходит поражение базальных ганглиев, и накопление в них железа.
Накопительные процессы происходят в черной субстанции и в бледном шаре. Также в коре головного мозга наблюдаются изменения в нервных клетках, появление пигментированных нейроглий, и глиальных клеток, сходных с глиями при болезни Альцгеймера.
Впервые болезнь была описана немецкими исследователями Юлиусом Галлерворденом и Гуго Шпатцем, именами которых и была названа.
Однако в современной международной медицинской практике болезнь называют нейродегенерацией с отложением железа в головном мозге (NBIA). Отказ от первоначального названия связан с тем, что Юлиус Галлерворден вел исследования эвтаназии в фашистской Германии.
Заболевание считается редким, на 1 миллион человек приходится до 3 человека, имеющих болезнь. Данная нейродегенерация может приводить к паркинсонизму, дистонии, деменции, смерти.
Особенности генетического сбоя
Болезнь Галлервордена-Шпатца это наследственная генетическая патология. Заболевание может быть как семейным, так и спорадическим (случайным), однако всегда передается по наследству. Болезнь относится к аутносомно-рецессивному типу наследования.
Для передачи болезни оба родителя должны быть гетерозиготными носителями заболевания и иметь одну мутировавшую аллель.
Болезнь вызывается мутацией в гене пантотенат-киназы (PANK2) который находится в 20 хромосоме в локусе 20р12.3–р13. Ген пантотенат-киназы отвечает за кодирование протеина пантотенат-киназы 2, который в свою очередь сдерживает процесс накопления аминокислоты цистеина и пантетеина.
В результате происходит образование химических соединений с ионами железа, которые имеют негативное воздействие на белки и дают старт процессам перекисного окисления, что приводит к программируемой клеточной гибели нейронов. Вместо отмерших нейронов нарастает глиальная ткань (вспомогательные клетки нервной ткани).
Патологические процессы происходят в бледном шаре, красных ядрах и черном веществе (субстанции nigra). В них скапливается субстанция зеленовато-коричневого цвета, которая содержит железо. Помимо этого в белом веществе головного мозга, коре головного мозга, периферических нервных стволах и спинном мозге наблюдаются сфероидные нейроаксональные образования (расширения аксонов с разрастанием тубулярных и мембранных структур).
Формы патологии
У синдрома Галлервордена — Шпатца выделяют три формы. Деление основано на возрасте, в котором начинается развитие заболевания:
- Детская форма. Начало развития болезни происходит в возрасте до 10 лет.
- Ювенильная (подростковая) форма. Болезнь развивается в период от 10 до 18 лет.
- Взрослая (атипичная) форма. Болезнь манифестирует после 18 лет.
Особенности клинической картины
Признаки данной патологии могут варьироваться в каждом конкретном случае, и проявление симптомов зависит от формы болезни у индивида.
Детская форма Галлервордена Шпатца проявляется в возрасте между 5 и 10 годами. Считается классической формой болезни.
В подавляющем количестве случаев (90%) заболевание начинается с торсионной дистонии, которая поражает мышцы ног. У больного происходит сокращение мышц, затрудняется ходьба, изменяется походка. Затем поражаются мышцы лица, глотки и туловища.
Возможно присутствие блефароспазма, спазма кистей, спастической кривошеи, лицевого гемиспазма. Треть пациентов имеют мышечную ригидность, гипокинезию, тремор (признаки синдрома паркинсонизма).
К типичным признакам детской формы болезни также относят:
- эпилептический синдром;
- агрессивность;
- умственную отсталость (возникает из-за ухудшения памяти и внимания);
- асоциальность;
- зрительные нарушения (атрофия зрительных нервов, дегенерация сетчатки);
- психические расстройства.
Детская форма заболевания прогрессирует быстро, и полная потеря способности к передвижению наступает через 10-15 лет после дебюта болезни.
Подростковая форма развивается и протекает более медленно. В начале болезни проявляются:
- фокальная торсионная дистония (чаще всего затрагивает мышцы конечностей и челюстно-ротовые мышцы);
- нейропсихологические расстройства;
- поведенческие расстройства;
- интеллектуальные расстройства.
Атипичная форма болезни – наиболее редкая (15% случаев заболевания), и протекает отлично от первых двух форм. Для этой формы наиболее характерны такие симптомы:
- синдром паркинсонизма с невозможностью сохранять равновесие в положении стоя;
- непроизвольные движения в разных частях тела, дистония, хорея и атетоз (замедленные и порывистые движения), гемибаллизм (размашистые движения), миоклония (не длительные мышечные спазмы);
- деменция;
- эпилептический синдром;
- депрессивность, агрессия;
- патологические рефлексы, которые возникают вследствие разрушительных процессов в нейронах головного мозга.
Диагностические критерии и методики
Постановка диагноза «болезнь Галлервордена-Шпатца» может быть проблематичной для неврологов из-за полиморфизма симптомов.
Основные критерии для диагностики:
- начало болезни до 30 лет;
- типичная картина в результатах МРТ;
- постоянное развитие симптомов;
- экстрапирамидальные синдромы;
- пирамидные знаки;
- эпилептические приступы;
- когнитивные нарушения;
- пигментная дегенерация сетчатки;
- наличие болезни в семейном анамнезе.
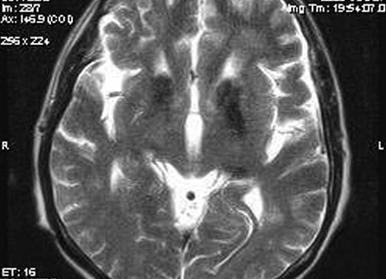
«Глаза тигра» на МРТ с контрастом — типичная картина при болезни Галлервордена Шпатца
Болезнь необходимо дифференцировать с другими заболеваниями, которые имеют сходную клиническую картину: хореей Гентингтона, болезнью Вильсона-Коновалова, хореоакантоцитозом, болезнью Мачадо-Джозефа.
Для диагностирования пациент направляют на такие обследования:
- Изучение неврологического статуса у невролога, невропатолога.
- Электроэнцефалография.
- Консультация офтальмолога. Возможно проведение прямой офтальмоскопии, проверки остроты зрения.
- Генетические исследования, для определения типа наследования.
- Исследования ДНК (обнаружение мутаций в гене PANK2).
- Позитронная эмиссионная томография головного мозга. Проводится для обнаружения снижения кровообращения в лобно-теменных долях, стриатуме, бледном шаре.
- Магнитно-резонансная томография головного мозга. Требуется для обнаружения «глаза тигра» — гиперинтенсивного овального участка в гипоинтенсивной зоне, который возникает из-за скопления железа. Не существует единой теории о развитии «глаза тигра», есть предположения о его возникновении до начала клинических проявлений болезни, и о его появлении через годы после начала течения заболевания. Также МРТ позволяет обнаружить сфероидные нейроаксональные образования.
Чем могут помочь современные врачи?
В современной медицине не существует методов лечения, которые могут предотвратить или остановить болезнь Галлервордена-Шпатца.
Терапия направлена на облегчение и снятие интенсивности симптоматики:
- При синдроме паркинсонизма назначают агонисты дофамина (Проноран, Прамипексол, Мирапекс, Пирибедил), амантадины (Симметрел, Мидантан). Однако часто наблюдается резистентность синдрома к лечению.
- Для купирования гиперкинезов используют вальпроаты (Конвулекс, Депакин, Энкорат), бензодиазепины (Клоназепам, Диазепам).
- Для снятия спастичности мышц применяются миорелаксанты (Мидокалм, Баклофен).
- Эпилептические приступы снимаются вальпроатами, Томапаксом.
- При когнитивных нарушениях применяют Глиатилин, Нейромидин.
- Для лечения психических нарушений рекомендуют прием нейролептиков (Клоназепама, Кветиапина, Рисполента), антидепрессантов (Дапоксетина, Циталопрама, Венлафаксина).
Появляются и новейшие методы лечения болезни. К ним относятся терапия путем введения пантотеновой кислоты, магнитная стимуляция головного мозга (бледного шара).
Печально, но не безнадежно
При болезни Галлервордена-Шпатца симптомы постоянно прогрессируют. Наиболее тяжело протекает детская форма заболевания. Полная инвалидизация индивида наступает через 10-15 лет с момента первого проявления клинических проявлений.
Наиболее благоприятное развитие болезни прогнозируется при взрослой форме болезни. Особенно в случае слабой выраженности деменции.
Терапия позволяет сохранить относительное качество жизни пациента и его способность к самообслуживанию. Продолжительность жизни при атипичной форме болезни Галлервордена-Шпатца может составлять более 20 лет.