Содержание:
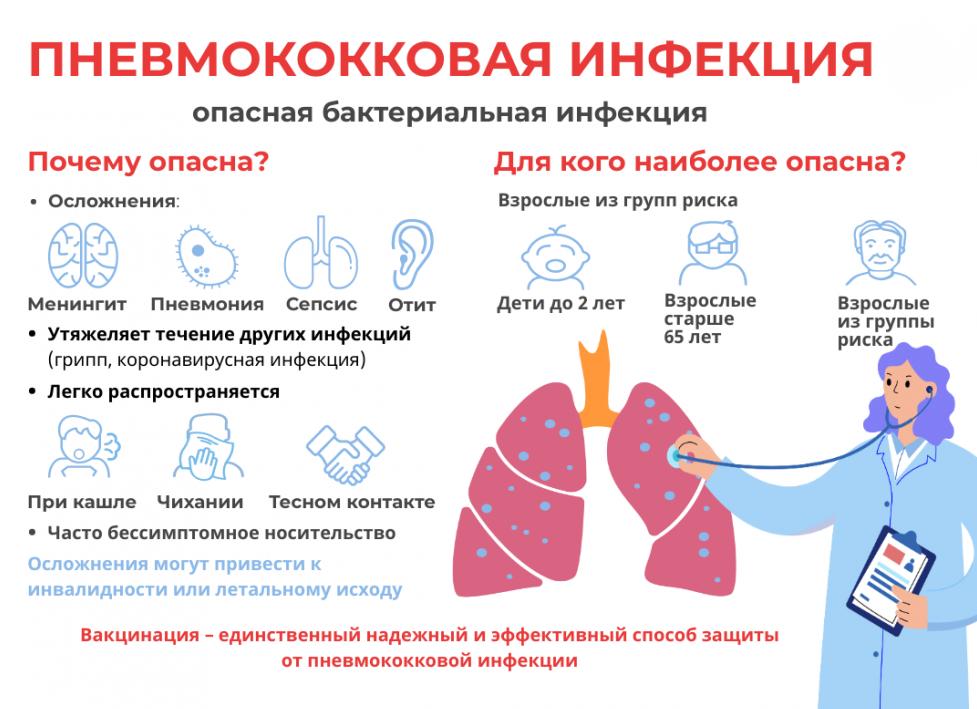
Это группа бактерий рода стрептококков, включающая около 100 видов, 20 из которых обладают высокой резистентностью и быстрой приспособляемостью ко многим антибиотикам. Такие микроорганизмы являются причиной развития пневмококковой инфекции, причем часть людей не болеют ей, а выступают только носителями. Заболеванию особенно подвержены новорожденные и дети дошкольного возраста. Заразиться инфекцией легко, потому как она передается воздушно-капельным путем. Для лечения патологии назначают антибиотики и ряд других препаратов в зависимости от симптоматики.
Что такое пневмококк
Так называется один из видов бактерий рода стрептококков. Микроорганизм представляет собой ланцетовидный неподвижный диплококк длиной до 0,5-1,25 мкм. Название бактерии на латинском – Streptococcus pneumoniae. Как и другие диплококки, пневмококки существуют чаще парами, но иногда выстраиваются в цепочки. Streptococcus pneumoniae – это грамположительная, оксидазо- и каталазоотрицательная бактерия. Она является факультативным анаэробом, размножение которого усиливается при повышении в атмосфере инкубации содержания углекислого газа.
Строение этой разновидности бактерий стрептококков типично для грамположительных микроорганизмов. Кратко его можно охарактеризовать следующим образом:
- основа – пептидогликан с поверхностными белками, тейхоевыми кислотами, встроенными углеводами и липопротеинами;
- мощная полисахаридная капсула – выполняет защитную функцию, предотвращая опсонизацию и последующий фагоцитоз, т.е. защитный механизм организма против бактерий.
Причины развития
Самыми незащищенными перед пневмококковой инфекцией являются дети дошкольного возраста и пожилые. Заболевание быстро распространяется в детских коллективах. Инфекция особенно опасна для ребенка, поскольку у него еще не до конца сформированный иммунитет. У пожилых людей тоже ослаблены защитные силы механизма. Кроме того, с возрастом увеличивается количество хронических заболевания. Из-за этого даже простая простуда может перетечь в воспаления легких.
В группу риска также попадают пациенты с хроническими заболеваниями органов дыхания или сердечно-сосудистой системы, раком или сахарным диабетом. Заражение инфекцией может происходить следующими путями:
- Воздушно-капельным. Это основной путь инфицирования, когда причиной заболевания становится кашель или чиханье больного человека, находящегося рядом. У носителя инфекции она может не вызывать никаких симптомов.
- Гематогенным. Человек заражается при контакте крови с инфицированным предметом. В группу риска попадают люди, употребляющие инъекционные наркотики.
- Воздушно-пылевым. Частое пребывание человек в помещениях, где мало или редко убирают, повышает риск инфицирования.
- Медицинским. Заражение происходит при использовании загрязненного медицинского оборудования.
- Контактно-бытовым. Заболеть можно после контакта с вещами человека: предметами личной гигиены, кухонными принадлежностями.
Симптомы
Основным признаком поражения этой бактерией являются заболевания дыхательной системы, такие как ринит, бронхит, трахеит, тонзиллит и все виды синусита: фронтит, этмоидит, сфеноидит, гайморит. В связи с тем, что пневмококк вызывает множество различных инфекций, их клиническая картина очень обширна. Она зависит от органа, в котором осел микроорганизм, штамма бактерии и состояния здоровья человека. К общим симптомам пневмококковой инфекции относятся следующие признаки:
- боль в горле и грудном отделе;
- тошнота, рвота;
- светобоязнь;
- увеличенные лимфатические узлы;
- озноб;
- головная боль, иногда очень сильная;
- слабость;
- температура 37,5-40 градусов;
- нарушения обоняния;
- кашель, затрудненное дыхание, насморк, чихание;
- насморк;
- одышка;
- недомогание, общая слабость, боли в суставах и мышцах.
Симптомы пневмококковой инфекции у детей
Этому заболеванию более подвержены дети в возрасте от полугода до 4 лет. Основным признаком является стремительное повышение температуры до 40-41 градуса. На фоне этого у ребенка наблюдается покраснение щек и сухой кашель, иногда с коричневой мокротой. Во время анализа крови у малыша выявляются повышенный уровень лейкоцитов и увеличение скорости оседания эритроцитов. Внешне заметить у ребенка пневмококковую инфекцию можно и по следующим признакам:
- герпесные высыпания;
- цианоз – посинение губ и кончиков пальцев;
- боль при дыхании, иррадиирущая в область живота;
- расстройство дефекации;
- одышка;
- выделение мокроты с кровяными прожилками.
Болезни, вызываемые пневмококковой инфекцией
Данный вид инфекции вызывает поражения ЛОР-органов, легких и центральной нервной системы. В группу пневмококковых заболеваний входят воспаления мозговых оболочек, эндокарда, плевры, суставов и среднего уха. С учетом того, где осел патогенный микроорганизм, могут возникнуть следующие заболевания:
- гнойный менингит;
- пневмония;
- плеврит;
- сепсис;
- острый отит;
- хронический бронхит;
- артрит;
- эндокардит;
- синусит;
- остеомиелит;
- трахеит;
- ларингит;
- перитонит;
- конъюнктивит.
Около 70% пневмококковых инфекций составляют пневмонии, 25% — отиты, 5-15% — менингиты, 3% — эндокардиты. Иногда они присоединяются к другим заболеваниями. Ими могут выступать стрептококковая, энтерококковая или стафилококковая инфекции. Распознать распространенные пневмококковые заболевания можно по следующим отличительным особенностям:
- Пневмония. Это воспаление легких, вызванное проникновением в них бактерий из верхних дыхательных путей или через кровь. При пневмонии происходит резкое повышение температуры до 39-40 градусов. Пациента знобит, у него появляются нарушения в работе сердца (тахикардия, снижение давления). Возможны боли при дыхании и в животе. У детей во время вдоха можно заметить отставание одной половины грудной клетки.
- Отит. Так называется воспаление среднего уха, что сопровождается отитом, снижением слуха, шумом и резкой болью в ушах, гнойными выделениями из слуховых проходов.
- Синусит. При этом заболевании воспаляются пазухи носа: гайморовы, лобные. Для такой инфекции характерны повышение температуры, отечность и покраснение в области глаз, выделения из носа. При надавливании на область между бровей возникает боль.
- Менингит. Этот недуг сопровождается головными болями, высокой температурой, многократной рвотой, дезориентацией. У маленьких детей менингит можно заподозрить по набухшему родничку и постоянным крикам. Ребенок лежит, согнув руки в локтях и повернув голову на бок.
- Сепсис. Чаще развивается на фоне очагов другой пневмококковой инфекции: воспаления легких, отита, синусита. Бактерии проникают в сосудистое русло, вызывая сильную интоксикацию. Она проявляется лихорадкой, резким повышением температуры, частым пульсом, бледной кожей, одышкой, спутанным сознанием. Сепсис – опасное состояние, которое может привести к смерти за 1-2 дня.
Осложнения
Самым опасным осложнением пневмококковой инфекции является летальный исход. Чаще такое происходит из-за быстро развившегося сепсиса. В целом, осложнения пневмококковой инфекции зависит от ее вида. Некоторые из них могут остаться у человека на всю жизнь. Общий список опасных последствий включает следующие патологии:
- скованность движений;
- гнойный отит;
- воспаление сердечной мышцы;
- менингит;
- задержка умственного развития;
- абсцесс легких;
- эпилепсия;
- воспаление сердечной мышцы – эндокардит, миокардит, перикардит;
- потеря голоса или слуха.
Диагностика
Для назначения адекватной терапии обязательно требуется диагностика, благодаря которой выявляется возбудитель пневмококковой инфекции. При подозрении на поражение пневмококком назначают следующие инструментальные и лабораторные исследования:
- Общий анализ крови. Оценивает скорость оседания эритроцитов, уровень гемоглобина, количество лейкоцитов. Изменение этих показателей указывает на воспалительные процессы в организме.
- Биохимический анализ. Определяет количество альбумина, С-реактивного и общего белков. Их уровни позволяют оценить работу внутренних органов.
- Бактериологический посев мокроты и мазков. Это анализ на пневмококк, для которого берут мокроту или слизь из зева. Затем проводят исследование мазков, окрашенных по Гису и Грамму. В зависимости от клинической картины для посева могут брать кровь, пунктат, спинномозговую жидкость, воспалительный экссудат.
- УЗИ. Необходимо для исследования внутренних органов и получения более подробной информации об исследуемом участке.
- Рентгенография легких. Помогает обнаружить патологические изменения этих органов при пневмококковой инфекции дыхательных путей.
- ЭКГ. Отражает информацию о состоянии и функционировании сердца. При пневмококковой инфекции ЭКГ обнаруживает нарушения сердечного ритма, изменение размеров полостей органа и признаки нарушения электролитного обмена.
Лечение
При обнаружении признаков пневмококка стоит сразу обратиться к врачу, поскольку это заболевание может привести к ряду очень опасных последствий вплоть до летального исхода. Только квалифицированный специалист может назначить адекватную терапию. На протяжении лечения пациент должен соблюдать постельный режим. Больному необходимо обеспечить обильное питье.
Лечение патологии не обходится без лекарств. Основой терапии являются антибактериальные препараты. Их назначают после получения результатов посева, который выявляет чувствительность микроорганизмов к определенным антибиотикам. В целом лечение предполагает прием следующих групп препаратов:
- Антибиотики: Амоксициллин, Ванкомицин, Левофлоксацин, Цефотаксим, Цефепим, Азитромицин, Кларитомицин, Мидекамицин. Необходимы для устранения возбудителя заболевания.
- Иммуностимуляторы: Имудон, Иммунал, ИРС-19. Повышают защитные силы организма, ускоряют выздоровление.
- Пробиотики: Аципол, Линекс, Бифиформ. Помогают восстановить полезную микрофлору кишечника, уничтоженную антибиотиками.
- Детоксикационные: Энтеросгель, Атоксил, Альбумин. Эти препараты выводят токсичные продукты жизнедеятельности бактерий в организме.
- Антигистаминные: Кларитин, Цетрин, Супрастин. Используются при появлении аллергии от приема антибиотиков.
- Противорвотные: Церукал, Пипольфен, Мотилиум. Это симптоматические препараты, устраняющие тошноту и рвоту.
- Жаропонижающие: Ибупрофен, Парацетамол. Прием данных лекарств необходим при высокой температуре.
- Сосудосуживающие: Фармазолин, Нокспрей. Помогают лечить пневмококк в носу, снимая заложенность и облегчая дыхание.
Курс антибактериальной терапии назначается индивидуально. В целом он длится на протяжении 5-10 дней. Антибиотики принимают внутрь или вводят в виде инъекций. Часто для лечения подбирают сразу 2 препарата, которые требуется употреблять одновременно. В целом, против пневмококковой инфекции и ее симптомов эффективны следующие лекарства:
- Амоксициллин. Основан на одноименном веществе. Является антибиотиком из категории полусинтетических пенициллинов. Препарат проявляет активность в отношении стрептококов и стафилококков. Показания к применению: инфекционно-воспалительные болезни, спровоцированные указанными бактериями. Дозировка составляет 500 мг до 3 раз в день. При тяжелом течении заболевания ее увеличивают до 750-1000 мг. Преимущество – существует детский вариант Амоксициллина в виде суспензии, которую применяют в возрасте до 5 лет. Дозировка рассчитывается из условия 20 мг на 1 кг веса ребенка. Противопоказания: аллергический диатез, лимфолейкоз, вирусные респираторные инфекции, бронхиальная астма, инфекционный мононуклеоз. Побочные действия стоит изучить в инструкции к препарату, поскольку они многочисленны.
- Ибупрофен. Назван по активному компоненту в составе. Препарат оказывает анальгезирующее, противовоспалительное и антипиретическое действия. Преимущество – кроме геля, свечей, таблеток и мази, выпускается в форме суспензии для детей. Ибупрофен показан при боли разной этиологии и лихорадки на фоне простудных заболеваний. Дозировка составляет 3-4 таблетки по 200 мг в день. Доза суспензии для детей – 3 раза в сутки по 5-10 мг/кг. Противопоказания и побочные эффекты стоит уточнить в инструкции к Ибупрофену, потому как они представлены большим списком.
- Фармазолин. Содержит ксилометазолин, проявляет антиконгестивное и вазоконстриктроное действия. Показания к применению: облегчение эвакуации секрета при болезнях пазух носа, сенная лихорадка, простудные заболевания, аллергический ринит, средний отит. Противопоказания: сенсибилизация к составу препарата, глаукома, гипертиреоз, атрофический ринит. Среди побочных эффектов выделяются сыпь, зуд, нарушения зрения, сонливость, бессонница, головная боль. Дозировка составляет 1-2 капли в оба носовых прохода до 3 раз в сутки – для детей 1-5 лет, по 2-3 капли трижды в день – для пациентов 6-11 лет. Взрослый Фармазолин капают с той же частотой, но по 2-4 капли. Нельзя использовать этот препарат дольше 10 дней. Преимущество – заложенность проходит спустя несколько минут.
Народные средства
Перед применением рецептов народной медицины необходимо обязательно проконсультироваться с врачом. Такие методы лечения могут выступать только вспомогательными на фоне основной терапии медикаментами. Если врач одобрит, то дополнительно к приему лекарств можно использовать следующие народные средства:
- В кастрюлю влить 200 мл воды и засыпать 100 г изюма. Довести жидкость до кипения, томить на маленьком огне еще 10 минут. Далее раствор процедить, изюм отжать через марлю. Употребить средство на протяжении дня. Повторять ежедневно до выздоровления.
- Смешать равные части следующих трав: зверобоя, душицы, почек березы, корня синюхи, дягиля и девясила, пустырника, лабазника, эвкалипта и семян укропа. Измельчить компоненты, затем две столовые ложки сбора залить 0,5 л кипятка, дать настояться, затем процедить. Пить по ¼ стакана до 3 раз в сутки.
- Подготовить 2 ст. л. травы чабреца. Запарить их стаканом кипятка, накрыть и настаивать около 3-4 часов. Перед употреблением процедить. Пить по 1 ст. л. трижды на протяжении дня.
- Смешать по 2 ст. л. сушеных ягод малины, брусники и плодов шиповника. Залить ингредиенты стаканом кипятка, томить на водяной бане 15 минут. Пить по половине стакана утром и вечером. Средство должно быть теплым.
Профилактика
Пневмококковая инфекция очень заразная, поэтому во избежание эпидемий против нее ставят прививку. Ее разрешено делать детям с 2-месячного возраста. Ревакцинацию проводят дважды с интервалом в 1 месяц и еще один раз после исполнения ребенку 1,5 лет. До 2 лет используют вакцину Превенар, а затем – полисахаридный препарат Пневмо-23. Это специфическая профилактика пневмококковой инфекции. К неспецифической относятся следующие мероприятия:
- соблюдение здорового образа жизни;
- контроль состояния иммунитета;
- своевременное лечение воспалительные и инфекционных заболеваний;
- соблюдение правил личной гигиены;
- уменьшение количества посещений мест с большим скоплением людей во время эпидемий простудных заболеваний;
- правильный рацион питания, обогащенный витаминами и минералами;
- промывание носа солевым раствором в период эпидемий ОРЗ и гриппа;
- исключение переохлаждений организма.