Содержание:
Неправильное питание, пагубные привычки негативно сказываются на функционировании поджелудочной железы, вызывая воспаление органа. Клиническая картина острого состояния характеризуется диспепсическими расстройствами, сильнейшими абдоминальными болями и другими синдромами, на фоне которых резко ухудшается общее самочувствие. Ознакомьтесь с основными методами купирования приступа.
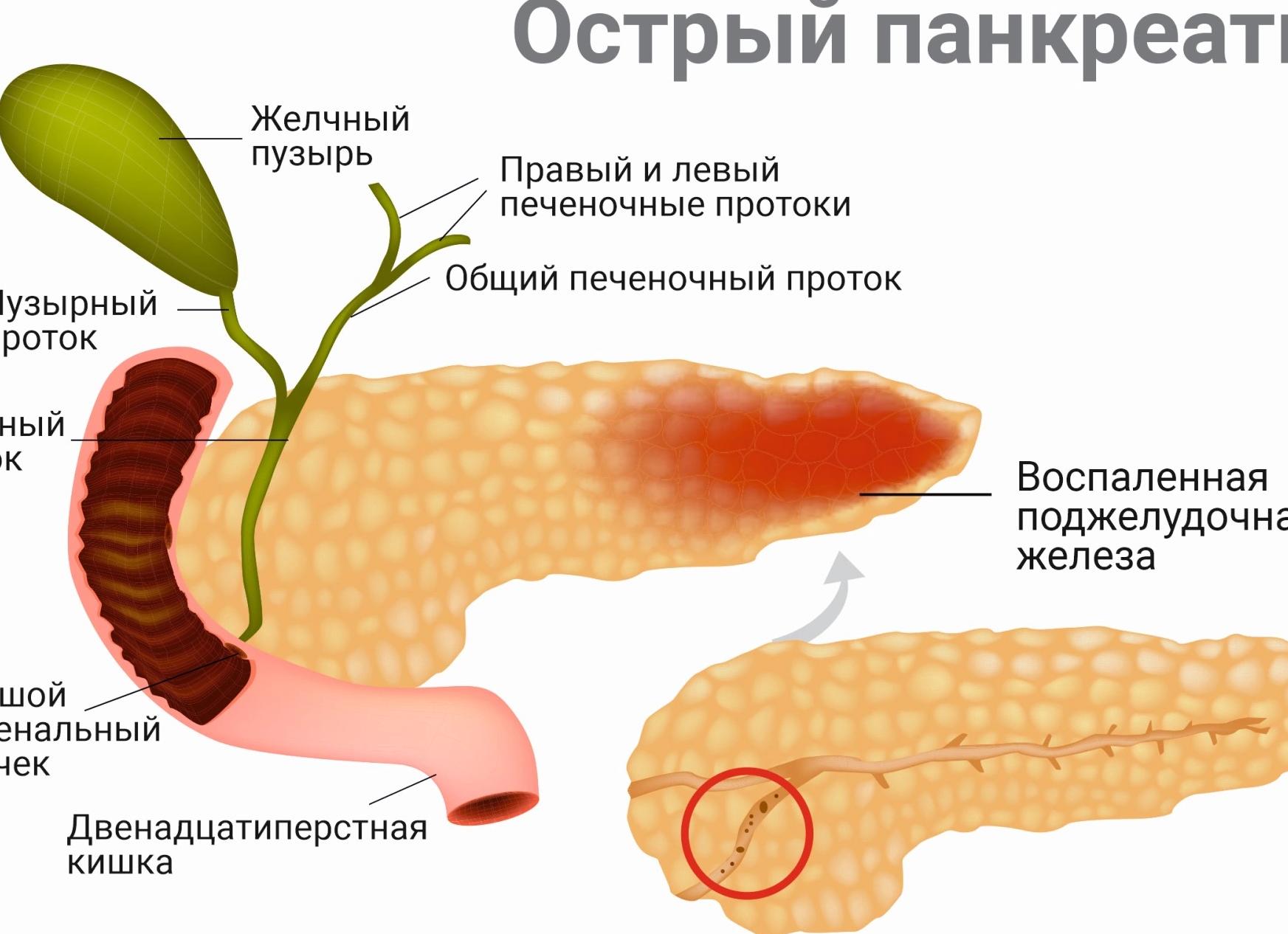
Что такое панкреатит
Поджелудочная железа выполняет экзокринную (внешнюю) и эндокринную (внутреннюю) функции. Первая заключается в том, что орган выделяет панкреатический сок, который содержит ферменты, необходимые для полноценного пищеварения. Эндокринная функция поджелудочной железы состоит в синтезе гормонов и регуляции углеводного, белкового, жирового обменных процессов.
Нарушение оттока пищеварительных соков чревато отечностью, раздражением тканей органа с последующим развитием клиники воспалительного процесса – панкреатита. Заболевание может протекать в острой либо хронической форме. Длительное воспаление приводит к замещению железистой ткани соединительной и нарушениям анатомической структуры, функций органа. При остром приступе больной нуждается в госпитализации.
Причины панкреатита
Неинфекционные воспалительные процессы в тканях поджелудочной железы провоцируют возникновение дисфункций и патологий органа. В большинстве случаев указанные состояния проявляются клинической картиной острого панкреатита. Первичный воспалительный процесс неинфекционного генеза может осложняться присоединением бактериальной инфекции, поражением брюшины, образованием кист и другими патологиями.
Известно, что максимальное количество пищеварительного сока требуется для переваривания углеводистых продуктов питания. При чрезмерном потреблении жирной насыщенной специями пищи, алкоголя ферменты задерживаются в поджелудочной железе и раздражают внутренние стенки органа. Кроме того, нарушение оттока панкреатического секрета могут провоцировать следующие факторы:
- травма;
- гормональные нарушения;
- истощение на фоне голодовки;
- лекарственная либо алкогольная интоксикация;
- стресс;
- неинфекционный гепатит;
- желчно-каменная болезнь;
- гастрит;
- цирроз печени;
- кишечные инфекции;
- дискинезия желчевыводящих путей.
Виды патологии
В зависимости от клинических проявлений и характера течения выделяют острый и хронический панкреатит. Каждая из форм заболевания отличается симптоматикой, способами терапии и последствиями для здоровья. Острый панкреатит грозит возникновением необратимых изменений в тканях поджелудочной железы, деструкцией других органов, летальным исходом. При таком течении заболевания наблюдается поражение клеток органа, которое ведет к образованию отека.
Хроническая форма панкреатита характеризуется периодами обострений и ремиссий. По мере прогрессирования патологии возникает недостаточность поджелудочной. При этом железистая ткань замещается соединительной. Последняя не способна продуцировать панкреатический сок и ферменты, что вызывает нарушения работы пищеварительной системы. Хронический процесс протекает в две стадии.
На начальном этапе симптоматика носит слабовыраженный характер. Затем следует период, когда отклонения и нарушения в функционировании поджелудочной железы становятся явными и беспокоят больного постоянно. Острый приступ возникает вследствие употребления жирных, жареных блюд, газированных и алкогольных напитков. Реактивное, или вторичное воспаление развивается на фоне имеющихся заболеваний, травм, хирургического вмешательства и других факторов.
Симптомы приступа панкреатита
Преждевременная активация пищеварительных ферментов негативно сказывается на функционировании поджелудочной железы и гепатобилиарной системы. Так, действие липазы приводит к жировой дистрофии печени. Трипсин вызывает отек тканей поджелудочной и их отмирание. На начальной стадии деструкции некроз носит асептический локальный характер, но без должного лечения он распространяется на близлежащие органы. Острый приступ панкреатита характеризуется:
- сильной опоясывающей болью с локализацией в правом или левом подреберье;
- отсутствием аппетита, тошнотой, рвотой, головокружением;
- повышением температуры тела, одышкой, ознобом, учащением пульса (свыше 90 уд./мин.), снижением артериального давления (менее 90 мм/рт.ст.);
- изжогой, приступами икоты, отрыжкой, сухостью в ротовой полости;
- желтушностью слизистых, кожи;
- вздутием живота в области верхних отделов брюшины;
- белым или желтоватым налетом на языке;
- приступами потливости.
- бледностью кожных покровов;
- потерей сознания.
Осложнения
Приступы не проходят бесследно и нередко приводят к негативным последствиям. Инфицирование, кисты, некротизация тканей железы, гнойный или асептический перитонит – ранние осложнения острого панкреатита. Отсроченные последствия приступа характеризуются сепсисом, абсцессом брюшной полости, формированием свищей. В критических случаях требуется хирургическое вмешательство. Хроническая форма панкреатита чревата следующими осложнениями:
- закупоркой кровеносных сосудов;
- периодическими приступами боли;
- скоплением жидкости в области железы;
- механической желтухой;
- хронической интоксикацией;
- закупоркой тонкого кишечника, желчных протоков;
- раком поджелудочной железы.
Первая помощь при панкреатите в домашних условиях
Во время приступа крайне нежелательно принимать обезболивающие препараты. Дело в том, что при остром панкреатите они малоэффективны и могут повлиять на информативность клинической картины и затруднить диагностику. В случае выраженного болевого синдрома допустимо использовать препараты-спазмолитики (Дротаверин, Но-Шпа, Спазмалгон). Появление признаков приступа служит поводом для вызова скорой помощи. В случае, когда состояние сопровождается яркой симптоматикой, до приезда медперсонала необходимо:
- принять сидячее положение и прижать колени к животу;
- расслабить мышцы брюшного пресса;
- обеспечить покой;
- положить на живот холодный предмет (лед в пакете или полотенце);
- принять препараты, содержащие ферменты (Фестал, Мезим, Панкреатин);
- выпить отвар шиповника.
Принципы лечения
Острый панкреатит является показанием для госпитализации. В некоторых случаях после тщательного осмотра врач может назначить лечение в домашних условиях. В такой ситуации людям, находящимся возле больного, важно знать, как купировать симптомы острого панкреатита. На случай повторного приступа необходимо держать спазмолитики и ферментативные препараты под рукой.
Кроме того, следует полностью разгрузить пищеварительный тракт больного. В течение первых суток при остром панкреатите показан голод. Разрешается употреблять воду, чай и немного сухарей. Больному с острым панкреатитом рекомендованы постельный режим и холодные компрессы. Придерживаться указанных принципов лечения следует до полного исчезновения симптоматики.
Диета при приступе панкреатита
Ограничительный режим питания является основой терапии заболевания. Приступ панкреатита требует строгого голодания на протяжении 2-5 дней, в течение которых разрешается пить теплую минеральную воду «Боржоми» или «Ессентуки №4», слабый отвар шиповника. При наличии улучшений на 4-6 сутки допускается немного разнообразить рацион жидкими зерновыми кашами без сахара, соли и молока.
Через неделю в рацион больного включаются слизистые супы, кисель, кефир, паровые котлеты и тушеные овощи. При хроническом панкреатите в стадии ремиссии питание корректируется на основе анализа работы пищеварительной системы. Вне зависимости от характера течения заболевания больным показан стол №5. В вопросах питания при остром панкреатите необходимо придерживаться следующих принципов:
- принимать пищу 5-6 раз за день небольшими порциями;
- максимально ограничить потребление острой, жареной, жирной пищи, копченостей, полуфабрикатов, алкоголя;
- исключить холодные и горячие блюда;
- заменить грубую пищу мягкой;
- придерживаться суточных норм употребления жиров;
- принимать витамины А, С, В1, В2, В12, РР, К, фолиевую кислоту.
|
Диета №5 при панкреатите |
|
|
Разрешено |
Запрещено |
|
Молоко, неострый сыр, творог, кефир, простокваша |
Бобовые, свежая капуста, кислые фрукты |
|
Белый черствый хлеб, пшеничные сухари |
Редис, щавель, шпинат, редька |
|
Макаронные изделия, каши (гречка, овес, рис) |
Сладости, сдоба, свежий хлеб |
|
Нежирная рыба |
Острые специи, пряности |
|
Мясо (курица, телятина, индейка) |
Яйца, копчености, колбасные изделия, консервы |
|
Овощи (свекла, морковь, тыква, картофель) |
Мясные, рыбные бульоны |
|
Фруктовое желе, ягодные подливы, печеные яблоки |
Сметана, сливки, мороженое |
|
Морс, ромашковый чай, некислые фруктовые соки |
Сладкие газированные напитки |
|
Овощные бульоны, супы-пюре |
Алкоголь |
Профилактика
Мероприятия по предупреждению воспалительных заболеваний поджелудочной железы базируются на принципах здорового образа жизни. Первичная профилактика острого панкреатита предполагает исключение из рациона продуктов с высоким содержанием вредных и канцерогенных веществ: красителей, ароматизаторов, консервантов и других искусственных добавок. Неплохо ограничить потребление легкоусвояемых углеводов. Помимо здорового питания, основные меры по первичной профилактике острого панкреатита включают:
- ежедневные пешие прогулки на свежем воздухе;
- умеренную физическую активность;
- полноценный сон;
- своевременное лечение кишечных инфекций, провоцирующих развитие панкреатита;
- устранение стрессов;
- отказ от курения, алкоголя.
Вторичная профилактика направлена на устранение факторов, способствующих обострению или прогрессированию хронического панкреатита. Предупреждение обострений осуществляется путем приема назначенных медикаментов, соблюдения диеты. Кроме того, в профилактике рецидивов большое значение имеет своевременная санация желчевыводящих протоков с устранением дисфункции билиарного тракта.
Больные хроническим панкреатитом средней и тяжелой степени находятся под наблюдением гастроэнтеролога. Контроль состояния пациента осуществляется 3-4 раза на протяжении года. Компенсация хронического панкреатита, благоприятная динамика и отсутствие рецидивов в течение 5 лет могут служить поводом для снятия больного с учета. Пациенты с инкреторной и экскреторной недостаточностью, перенесшие хирургическое вмешательство на поджелудочную железу, подлежат бессрочной диспансеризации.