Содержание:
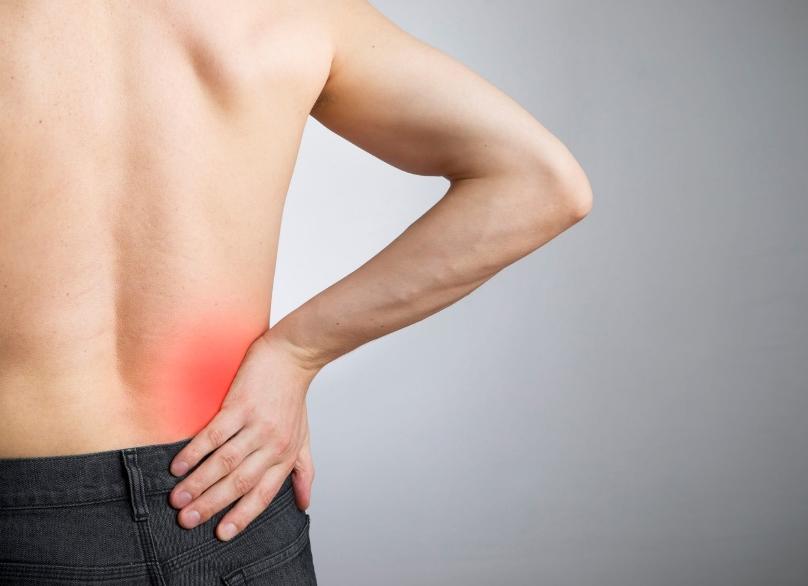
Люмбалгия поясничного отдела позвоночника – собирательный термин, которым характеризуют болевые ощущения разного характера и происхождения, возникающие в этой области. Мучительный дискомфорт в пояснице – распространенное явление, от этого синдрома страдает каждый четвертый пациент, обращающийся за медицинской помощью.
Люмбалгия не является отдельным заболеванием – это всего лишь симптом, свидетельствующий о скрытых недугах, которые необходимо выявлять и лечить. При отсутствии своевременной помощи течение патологического процесса осложняется необратимыми изменениями в костной и хрящевой ткани позвонков, нервных и мышечных волокнах, что со временем может привести к инвалидизации больного.
Что такое люмбалгия поясничного отдела позвоночника?
Люмбалгия поясничного отдела по МКБ-10 проходит под кодом 54.5 (цифры указывают на стадию и разновидность патологии). Не стоит путать термины «люмбалгия» и «люмбаго», хоть у них и имеется некоторое сходство. Тем не менее, данные патологические состояния проявляются и лечатся по-разному.
Люмбалгия заявляет о себе болевым синдромом в пояснице с характерными мышечными спазмами и скованностью движений. При этом болевые ощущения нарастают постепенно, отдают в область бедер и ягодиц или проявляются в острой форме, сопровождающейся нестерпимыми болями в пояснице.
Люмбаго – это приступ резкой боли в пояснице («прострел»), возникающий на фоне деструктивных изменений в пояснично-крестцовом отделе позвоночника. Чаще всего этот синдром поражает лиц молодого и среднего возраста (в основном мужчин), занятых тяжелым физическим трудом. Приступ нестерпимой боли обычно непродолжительный – от нескольких минут до 1-2 часов, он проходит самостоятельно.
При люмбалгии боли носят постоянный характер и при отсутствии лечения состояние пациента со временем только ухудшается. Недомогание характеризуется постоянными, острыми или ноющими болями, которые не отпускают в течение 3-х и более месяцев. Болезненность в пояснице обусловлена раздражением нервных корешков и напряжением мышц. Такое состояние напрямую связано с повышенными нагрузками на поясничную область и слабостью костно-мышечного корсета. Характер болевых ощущений напрямую зависит от разновидности патологического процесса.
Виды люмбалгии
Люмбалгия не является самостоятельной патологией. Это состояние развивается под влиянием разнообразных провоцирующих факторов и сопутствующих заболеваний. В медицине принято выделять 2 основных типа патологического процесса:
- Вертеброгенная люмбалгия – болевой синдром связан дегенеративно-дистрофическими изменениями в костно-хрящевой ткани позвоночника, сопровождающимся ущемлением нервных корешков (остеопороз, остеохондроз, спондилоартроз, опухоли, смещение позвонков, сколиоз).
- Невертеброгенная люмбалгия – появление болей не связано с патологическими процессом в позвоночнике. Причиной болевого синдрома становятся механические повреждения мышц спины (растяжение, ушибы) или нарушения работы внутренних органов (печени, почек, кишечника).
По характеру течения и выраженности болевого синдрома выделяют несколько форм люмбалгии поясничного отдела:
- спондилогенная – чаще встречается у молодых людей, характеризуется болями легкой и средней степени тяжести, возникающей на фоне высоких нагрузок или интенсивных спортивных тренировок;
- дискогенная – сопровождается острой болью, спровоцированной выпячиванием межпозвоночного диска, который давит на спинномозговые корешки и становится причиной мышечного спазма;
- острая – проявляется внезапными, нестерпимыми болями в области поясницы, которые напрямую связаны с поражением позвоночника;
- хроническая – болевой синдром развивается постепенно, как отражение прогрессирующего патологического процесса в тканях позвоночника.
Полезно знатьЛюмбалгия – патология неврогенного характера, затрагивающая представителей любой возрастной группы. У подростков болевой синдром обусловлен активной стадией роста и развития организма, у молодых людей – высокими физическими нагрузками, травмами позвоночника или сопутствующими болезнями. Но чаще всего диагноз «люмбалгия» ставят пожилым людям, что связано с возрастными изменениями, ослабляющими костно-мышечный аппарат и ведущими к постепенному разрушению костных и хрящевых структур позвонков.
Причины люмбалгии
Основной причиной люмбалгии медики считают патологические процессы, затрагивающие кости, мышцы, хрящевые и нервные ткани позвоночника. Острую или хроническую боль в пояснице провоцируют следующие заболевания:
- Остеохондроз – течение болезни сопровождается изнашиванием межпозвоночных дисков, ущемлением корешков спинномозговых нервов, болевым синдромом и отечностью в зоне поражения.
- Спондилоартроз – заболевание в основном поражает лиц пожилого возраста и сопровождается изнашиванием межпозвоночных дисков и разрушением хрящевой ткани позвонков в поясничном отделе.
- Протрузия, межпозвоночная грыжа – дегенеративные процессы ведут к уменьшению расстояния между позвонками. Со временем происходит разрыв фиброзного кольца, с выпячиванием содержимого диска (грыжей) и последующей иннервацией нервных корешков.
- Нестабильность позвоночника, смещение позвонков – причиной могут быть травмы, генетическая слабость костно- мышечного аппарата или аномалии развития позвоночника. При этом происходит сдавливание спинномозговых нервных волокон, что вызывает характерные болевые ощущения в пояснице.
- Сколиоз, кифоз и прочие формы искривления позвоночника приводят к появлению стойкого болевого синдрома.
- Стеноз – патологическое сужение позвоночного канала в поясничном отделе, вызванное дегенеративными изменениями и разрастанием костных структур. Сопровождается сдавливанием спинного мозга и постоянными болевыми ощущениями.
- Спондилит – воспалительный процесс, при котором ткани позвоночника поражаются возбудителями туберкулеза, сифилиса, гонореи и пр.
- Остеопороз – патология, при которой нарушаются обменные процессы в костной ткани, что ведет к ее разрушению.
- Опухолевые процессы. Формирование новообразований в области поясницы сопровождается сдавливанием нервных структур и провоцирует рецидивирующие боли.
Кроме причин, связанных с поражением позвоночника, болевой синдром в области поясницы может возникать вследствие сопутствующих заболеваний внутренних органов:
- болезней ЖКТ (язвы желудка и 12-перстной кишки, проблем с кишечником);
- заболеваний внутренних органов – печени, поджелудочной железы, желчного пузыря, почек;
- патологий мочеполовой системы.
Помимо сопутствующих болезней, существует ряд предрасполагающих факторов, увеличивающих риск развития люмбалгии. К ним относятся:
- переохлаждение;
- нарушение осанки;
- бытовые и спортивные травмы;
- длительное пребывание в статичном положении (у офисных работников);
- высокие нагрузки на позвоночник у работников, занятых тяжелым физическим трудом;
- генетическая предрасположенность;
- аномалии развития опорно-двигательной системы (сколиоз, плоскостопие);
- лишний вес, ожирение, увеличивающее нагрузку на пояснично-крестцовый отдел позвоночника;
- беременность на поздних сроках (растущий плод многократно повышает нагрузку на позвоночник);
- разнообразные травмирующие факторы (ушибы, растяжения, переломы);
- пожилой возраст.
Таким образом, появлению люмбалгии способствует множество факторов. Важно вовремя выяснить причину патологии, чтобы начать лечение неприятного недуга. Какие симптомы должны насторожить и заставить обратиться к врачу?
Симптомы люмбалгии
Люмбалгия проявляется болезненными ощущениями, которые могут локализоваться в центре поясницы, а также слева или справа от позвоночника. Болевой синдром нарастает постепенно – сначала появляется тупая, ноющая боль, возникает ощущение стянутости, ограничивается подвижность. Больному тяжело длительное время находиться в наклонном положении. Например, наклон корпуса вперед быстро вызывает усталость и дискомфорт в пояснице. Со временем негативные ощущения нарастают, боли становятся интенсивными и мучительными, больному тяжело умываться, наклонившись над раковиной или поднять с пола упавший предмет.
При напряжении мышц болевой синдром усиливается, поэтому человек , страдающий люмбалгией, старается в положении «сидя» прислониться к спинке стула, чтобы перенести свой вес на опору. При ходьбе становятся заметны изменения походки, так как боль может отдавать в конечности.
В острой стадии интенсивные боли не отпускают несколько дней подряд, достигая максимума на 4-5 сутки и выматывая больного. Их интенсивность усиливается при малейшей физической нагрузке, длительном пребывании в статичном положении, поднятии тяжестей, повороте и наклоне туловища, даже при кашле и чихании. При изменении ритма жизни боль становится менее выраженной, но не исчезает совсем. Некоторое облегчение наступает только в горизонтальном положении. Но и в этом случае при попытке поднять прямую ногу возникает резкая боль, распространяющая по ходу седалищного нерва и исчезающая при сгибании конечности в колене (симптом Ласега).
Люмбалгия может изматывать больного месяцами. По мере прогрессирования недуга болезненные ощущения распространяются на ягодицы, копчик, промежность, область таза, нижние конечности. При защемлении нервных окончаний в области поясницы отмечается онемение, скованность, ощущение покалывания или бегания «мурашек» по коже. При отсутствии лечения возникают проблемы с мочеиспусканием, отмечается снижение потенции у мужчин, появляется перемежающаяся хромота, мышечный гипертонус, возрастает риск серьезных осложнений, ведущих к инвалидности (паралича конечностей).
Диагностика
Поставить точный диагноз врач сможет после прохождения пациентом ряда инструментальных исследований:
- Рентгенография пояснично-крестцового отдела позвоночника в нескольких плоскостях. При необходимости делают рентгеновский снимок с применением контрастного вещества, что позволяет диагностировать опухоли и прочие объемные образования.
- КТ (компьютерная томография) – метод позволяет диагностировать наиболее сложные и нетипичные случаи поражения костных структур.
- МРТ (магнитно-резонансная томография) – самый информативный и безопасный метод, дающий послойное визуальное изображение поясничного отдела и позволяющий обнаружить любые патологические изменения в мышцах, нервной и хрящевой ткани.
- УЗИ – этот диагностический метод в данном случае применяют редко. Но в определенных ситуациях ультразвуковое исследование помогает выявить кисту позвоночника.
На основании полученных результатов врач ставит диагноз и подбирает оптимальную схему лечения.
Лечение люмбалгии
При выборе метода лечения врач учитывает, что болевой синдром является лишь проявлением патологического процесса, связанного с поражением позвоночника или болезнями внутренних органов. Поэтому комплексная терапия осуществляется в трех направлениях:
- Симптоматическое лечение направлено на устранение болевого синдрома и сопутствующих неприятных ощущений.
- Патогенетическая терапия устраняет механизмы развития боли.
- Этиотропное лечение направлено на ликвидацию причин, способствующих развитию люмбалгии.
Медикаментозное лечение
Фото: лекарство от гриппа и простуды
К стандартному перечню медикаментов, применяемых при лечении люмбалгии поясничного отдела позвоночника, относятся:
- Миорелаксанты (Сирдалуд, Мидокалм, Баклофен). Действие препаратов направлено на устранение мышечного спазма, угнетение возбудимости спинного мозга, купирование болевого синдрома.
- Препараты из группы НПВС (Нимесулид, Диклофенак, Найз, Ибупрофен) обеспечивают мощное противовоспалительное и обезболивающее действие. Назначают такие медикаменты короткими курсами в форме таблеток или инъекций. Постоянно принимать противовоспалительные средства нельзя из-за обилия побочных эффектов.
- Медикаменты с сосудорасширяющим действием (Трентал, Пентоксифиллин) – способствуют активизации кровообращения, снимают мышечное напряжение.
- Местные средства – мази, гели с противовоспалительным, противоотечным, анальгетическим эффектом (Фастум-гель, Диклак-гель, Вольтарен, Дип-Рилиф, Ибупрофен).
- Гормональные препараты (Дипроспан, Гидрокортизон) назначают для блокирования интенсивного болевого синдрома и выраженного воспалительного процесса, не устраняемого прочими средствами.
- Препараты-хондропротекторы (Афлутоп, Дона) – предотвращают дальнейшее разрушение хрящевых структур и способствуют их восстановлению.
- Нестерпимые приступы боли купируют новокаиновыми блокадами в комплексе с гормональными средствами (Дексаметазоном, Гидрокортизоном).
- Дополнительно назначают комбинированные витаминные комплексы, седативные и успокоительные средства.
При острой форме люмбалгии больному предписывается соблюдение постельного режима в течение 7-10 дней. В это время рекомендуется лежать на животе. Если больной переворачивается на спину, под поясницу следует подкладывать специальный ортопедический круг или полотенце, свернутое в кольцо. Нижние конечности должны находиться в приподнятом положении. Чтобы уменьшить нагрузку на позвоночник под ноги подкладывают свернутое одеяло или подушку.
Спать рекомендуется на жесткой поверхности, для этого под матрас кладут деревянный щит. В дальнейшем, по мере стихания обострения, пациенту рекомендуют носить специальные ортопедические корсеты, поддерживающие позвоночник в правильном положении. Лечебный корсет для пациента врач должен подобрать индивидуально. Такие приспособления помогают избавиться от боли, оберегают позвоночник от резких движений, правильно распределяют нагрузку и позволяют избежать травмирующих ситуаций.
Физиотерапевтические процедуры
Одновременно с медикаментозной терапией широко применяют физиотерапевтическое лечение. Разнообразные процедуры способствуют устранению дискомфорта и болезненной симптоматики, улучшают кровообращение, нормализуют обменные процессы в области поражения, обеспечивают противоотечный, расслабляющий, сосудорасширяющий эффект, уменьшают ощущение скованности. Востребованные процедуры:
- магнитотерапия;
- электрофорез с новокаином;
- лечение ультразвуком;
- диадинамотерапия;
- иглоукалывание;
- приемы мануальной терапии;
- вытяжение позвоночника.
Массажные процедуры и физкультура
Особую роль в процессе терапии люмбалгии отводится массажу и лечебной физкультуре. Курс ЛФК при люмбалгии поясничного отдела позвоночника проходят в период ремиссии, под руководством опытного инструктора. Только специалист может для каждого пациент подобрать упражнения с учетом причины заболевания, тяжести симптомов, возраста и прочих нюансов.
Лечебный массаж поясничного отдела позволяет расслабить мышцы, укрепить корсет спины, активизировать отток лимфы, улучшить кровообращение, уменьшить отечность и тем самым освободить защемленные нервные корешки, провоцирующие болевой синдром. Курс массажа из 10 процедур рекомендуют проходить минимум дважды в год.
Полезно знатьСвоевременное обращение к врачу и правильно подобранный курс терапии помогут устранить болевой синдром и избавить пациента от серьезных осложнений, грозящих инвалидностью.