Содержание:
- Патогенез и причины развития
- Разновидности и локализации новообразования
- Где возможно расположение опухоли?
- Стадии развития
- Стадия I
- Стадия II
- Стадия III
- Стадия IV
- Проявления и особенности клинической картины
- Диагностические критерии и анализы
- Современный подход к лечению
- Какова выживаемость пациентов?
Нейробластома представляет собой раковое новообразование в области симпатической нервной системы, которая является частью вегетативной и выполняет функцию контроля за работой внутренних органов.
Локализация опухоли бывает разнообразной, это может быть любое место, где присутствует симпатическая нервная система, но чаще всего поражается мозговой слой надпочечников или симпатический ствол. Нейробластома, которая расположена в симпатическом стволе, может находиться в области груди, шеи, таза, но чаще всего – в районе забрюшинного пространства.
Является одной из самых загадочных опухолей. В некоторых случаях она представляет собой очень агрессивное новообразование, способное метастазировать в отдаленные органы и лимфатические узлы. В других – опухоль является локализированной и даже иногда склонна к регрессии.
По статистике данный вид опухоли занимает четвертое место среди детских онкологических заболеваний, и первое место у детей до года.
Приблизительно от 8-14% нейробластом встречается у онкологических больных детского и подросткового возраста. Заболевает 0,8-1,1 на 100000 детей. Более 90% опухолей диагностируется до 5-6 лет. Дети старшего возраста болеют намного реже, при этом имея менее благоприятный прогноз.
Патогенез и причины развития
По мнению некоторых ученых опухоль развивается вследствие воздействия канцерогенных факторов. По их предположению мутация, которая вызывает первоначальное зарождение опухолевых клеток, появляется еще в период эмбрионального развития.
На фото нейробластома забрюшинного пространства у младенца
Нейробласты – недозревшие клетки нервной системы становятся местом, где зарождается нейробластома. При нормальном развитии они впоследствии становятся волокнами нервов и клетками надпочечников.
К моменту рождение остается совсем мало недозревших клеток, из которых вследствие мутации может сформироваться опухоль.
Единственным подтвержденным фактором, который достоверно влияет на риск развития опухоли, является наследственность. Однако риск развития опухоли даже при наличии заболевания у членов семьи не более 1-2%.
Тем не менее, будущим родителям с историей возникновения нейробластомы рекомендуется посетить генетика с целью выяснить какова вероятность ее развития у ребенка.
Хоть врачи и предполагают влияние канцерогенов на мутацию опухоли, не доказано возможного влияния внешних факторов таких как, например, курение матери во время беременности на риск перерождения клеток.
Разновидности и локализации новообразования
В зависимости от степени дифференциации нейробластомы делятся на:
- Ганглионеврому — доброкачественную опухоль из ганглионарных клеток, считается зрелой формой нейробластомы. Существует вероятность созревания нейробластомы до ганглионевномы, которая не метастазирует.
- Ганглионейробластому – промежуточная форма между двумя остальными. В различных ее отделах встречаются как доброкачественные, так и злокачественные клетки.
- Не дифференцированная форма опухоли, самая злокачественная из всех. Состоит из клеток круглой формы с темно-пятнистыми ядрами. В опухоли могут быть обнаружены кальцификации и геморрагии.
Где возможно расположение опухоли?
Различают 4 основных формы опухоли , в зависимости от расположения:
- Мелуллобластома – такая опухоль находится глубоко в мозжечке, часто не операбельна. Агрессивная, метастазы появляются быстро, что может привести к быстрой смерти пациента. Характеризуется симптомами нарушения координации уже на ранней стадии.
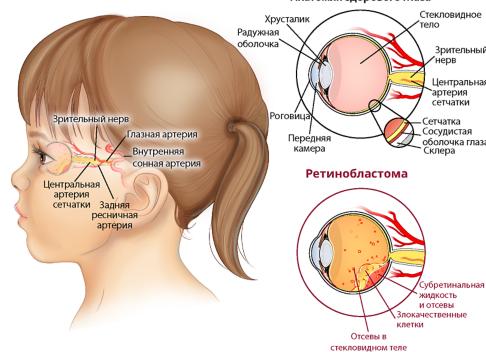
- Ретинобластома – злокачественное новообразование сетчатки. Из симптомов часто проявляется нарушение зрения и слепота, метастазирует в головной мозг.
- Нейрофибросаркома -нейробластома, которая расположена в области забрюшинного пространства, чаще всего дает метастазы в кости и лимфатические узлы.
- Симпатобластома – может локализоваться в грудной полости и надпочечниках. При увеличении надпочечников может привести к параличу.
Стадии развития
Существует 4 основные стадии нейробластомы.
Стадия I
Опухоль незначительная, метастазов нет, характерные обозначения:
- T 1 – опухоль единичная, диаметром до 5 см;
- N 0 – не присутствуют признаки поражения лимфоузлов;
- М 0 – отсутствуют признаки отдаленных метастазов.
Опухоль чаще всего операбельна и после радикального удаления требует только дальнейшего наблюдения. Прогноз благоприятный.
Стадия II
Стадия IIА — опухоль имеет большие размеры, чем при первой стадии, метастазы отсутствуют. Требует только оперативного лечения.
Стадия IIВ — перед оперативным вмешательством проводят курс химиотерапии.
Характерные обозначения:
- Т 2 – опухоль единичная от 5 — 10 см;
- N 0 – отсутствуют признаки поражения лимфоузлов;
- М 0 – не присутствуют признаки отдаленных метастазов.
Стадия III
При этой стадии имеются поражения метастазами региональных лимфаузлов.
Характерные обозначения:
- T 1, T 2 — единичное образование менее 5 см, или от 5 — 10 см;
- N 1 – метастазы в регионарных лимофузлах;
- М 0 – отсутствуют признаки отдаленных метастазов;
- Т 3 — единичное образование более 10 см;
- N — любое образование;
- М 0 – отсутствуют признаки отдаленных метастазов.
Стадия IV
Стадия IVA — опухоль при 4 стадии имеет метастазы в отдаленных лимфоузлах и органах.
Характерные обозначения:
- T 1, 2, З — единичное образование до 5; 5-10 см; более 10 см;
- N – любое;
- M 1 — присутствуют отдаленные метастазы.
Стадия IVB — развиваются множественные метастазы.
Характерные обозначения:
- Т 4 — множественные опухоли;
- N – любое;
- М – любое.
Стадия IVS — опухоль имеет отдаленные метастазы, при этом ее размер маленький. Возраст пациента составляет менее одного года.
Нейробластома 4 стадии — практически неминуемая смерть, выживаемость пациентов даже после операции минимальна (примерные проценты приведены ниже).
Проявления и особенности клинической картины
Симптомы, которые указывают на развитие нейробластомы, зависят от локализации, возраста ребенка, а также от наличия или отсутствия метастазов.
Так как в 70% случаев опухоль располагается в животе, то наиболее частым симптомом ее проявления является увеличение брюшной полости.
Сопровождается дискомфортом в животе, чувством распирания. При расположении опухоли на шее, ее переход на глазное яблоко вызывает его выпирание.
Если имеются метастазы в костях, ребенок испытывает боль в ногах, начинает хромать, много времени проводит лежа. Паралич конечностей наблюдается при поражении спинного мозга и давления опухоли на него.
Таким образом наиболее распространенными признаками заболевания являются:
- боли в животе;
- отеки конечностей;
- нарушение перистальтики кишечника;
- наличие прощупываемого уплотнения.
Если опухоль локализуется в средостении будут наблюдаться следующие проявления:
- боль в груди;
- сильный кашель без видимых на то причин;
- хрипы в грудной клетке;
- трудности при глотании.
В отдельных случаях наблюдаются такие симптомы:
- появление узелков;
- запоры;
- потеря веса;
- круги под глазами;
- паралич конечностей;
- нарушение координации;
- диарея;
- незначительное повышение температуры;
- покраснение кожи;
- тахикардия;
- повышение давления;
- синдром Горнера (патологии потовых желез, сужение зрачка, опущение века).
Диагностические критерии и анализы
При подозрении на опухоль симпатической нервной системы в первую очередь проводят клинические анализы крови и мочи. В моче могут
Опухоль на КТ
обнаруживаться маркеры нейробластомы – гормоны катехоламины. В некоторых случаях болезнь сопровождается сильно пониженным гемоглобином.
Проводятся также исследования, которые дают возможность визуализировать опухоль: ультразвуковая диагностика, рентген, компьютерная томография, магниторезонансная томография.
Проводится биопсия опухоли или биопсия костного мозга, позволяющие определить конкретный тип опухоли и разработать индивидуальный план лечения. Если опухоль небольшого размера и локализована, то проводится биопсия самой опухоли. Биопсия костного мозга проводится в случае наличия метастазов.
Современный подход к лечению
Стандартное лечение включает химиотерапию, операцию и лучевую терапию. Существует также много альтернативных методик, которые находятся на стадии клинических испытаний.
В команду врачей, осуществляющих лечение, обычно входят: хирург, гематолог, невропатолог, эндокринолог, соцработник, психолог, невролог, радиолог и другие.
Лечение иногда сопровождается побочными эффектами, степень их выраженности зависит от конкретного препарата, применяемого в химиотерапии или доз лучевой терапии. Наиболее распространенными побочными эффектами являются:
- слабость и апатия;
- ухудшение восприятия;
- проблемы с памятью;
- вторичные раковые опухоли.
Самым распространенным методом терапии является хирургическое вмешательство. Врачи пытаются удалить как можно больше злокачественных клеток. Оперативным лечением ограничиваются, если болезнь диагностирована на начальных стадиях.
В некоторых случаях после проведения лучевой или химиотерапии появляется возможность удалить опухоль. Современные методы лечения часто могут включать удаление метастаз.
Проводится также внутренняя и внешняя лучевая терапия. При внутренней лучевой терапии источник радиоактивного излучения вводится непосредственно в опухоль, при внешней пациент облучается с помощью специального прибора – линейного ускорителя, или гамма-ножа.
В связи с тем, что опухоль чаще всего диагностируется у детей до года, роль лучевой терапии в последнее время отводится на второй план. Это связано с высоким риском осложнений и негативных последствий.
Лучевая терапия применяется если:
- химиотерапия не дает достаточного эффекта;
- имеется опухоль, неоперабельная или с большим количеством метастаз, резистивная к применению современных препаратов.
Доза облучения зависит от возраста и других индивидуальных показателей организма и составляет, приблизительно десятки Грей. В последнее время широко исследуется применение радиоактивного йода, который по данным исследований накапливается нейробластомой.
Из лекарственных методов применяется химиотерапия. Суть химиотерапии состоит в ведении специальных препаратов — ядов, которые разрушают клетки опухоли.
Также применяется метод терапии антителами, при котором в организм вводятся специально разработанные в лаборатории иммунные клетки, которые распознают и атакуют клетки опухоли. Результаты экспериментов показывают, что более высока вероятность ремиссии и продления жизни у детей, которые получили курс химиотерапии вместе с пересадкой костного мозга.
В зависимости от стадии лечение нейробластомы выглядит следующим образом:
- стадия I и IIA: проводится оперативное удаление опухоли с последующим наблюдением за пациентом;
- стадия IIВ: сначала химиотерапия, потом удаление;
- стадия III и стадия IV: проводится хирургическое лечение, если есть возможность, то с последующим применением высоких доз химиотерапии и пересадкой костного мозга.
Какова выживаемость пациентов?
Прогноз и выживаемость пациентов с нейробластомой зависит от таких факторов: возраст (наиболее значимый), стадия заболевания, уровень ферритина в крови, морфологическое строение опухоли. Дети в возрасте до года имеют наиболее благоприятный прогноз.
При диагностировании болезни на:
- стадии I: порог 5-летней выживаемость пересекают более 90% больных;
- стадии IIA и В: 70-80%;
- стадии III: 40-70%;
- стадии IV: если пациент старше 1 года — 20%;
- стадии IVS: тут несколько более благоприятный прогноз, связанный с возможностью спонтанной регрессии опухоли — 75%.
Специфической профилактики опухоли не существует. Не доказано влияние каких-либо факторов на вероятность возникновения данного вида рака, поэтому нет никаких способов ее предотвратить.
Чтобы улучшить прогноз выживаемости имеет смысл регулярно посещать поликлинику, периодически сдавать анализы и следить за симптомами, которые могут указывать на наличие опухоли.