Дискинезия желчевыводящих путей по гипотоническому типу: симптомы и лечение
Содержание:
- Особенности заболевания
- Причины патологии
- Факторы риска развития ДЖВП по гипотоническому типу
- Признаки гипомоторной дискинезии желчных путей
- Симптомы у детей
- Как устанавливается диагноз
- Пузырные симптомы
- Лечение дискинезии желчевыводящих путей
- Медикаментозная терапия
- Диета при гипотонической форме дискинезии
- Другие способы лечения
- Видео
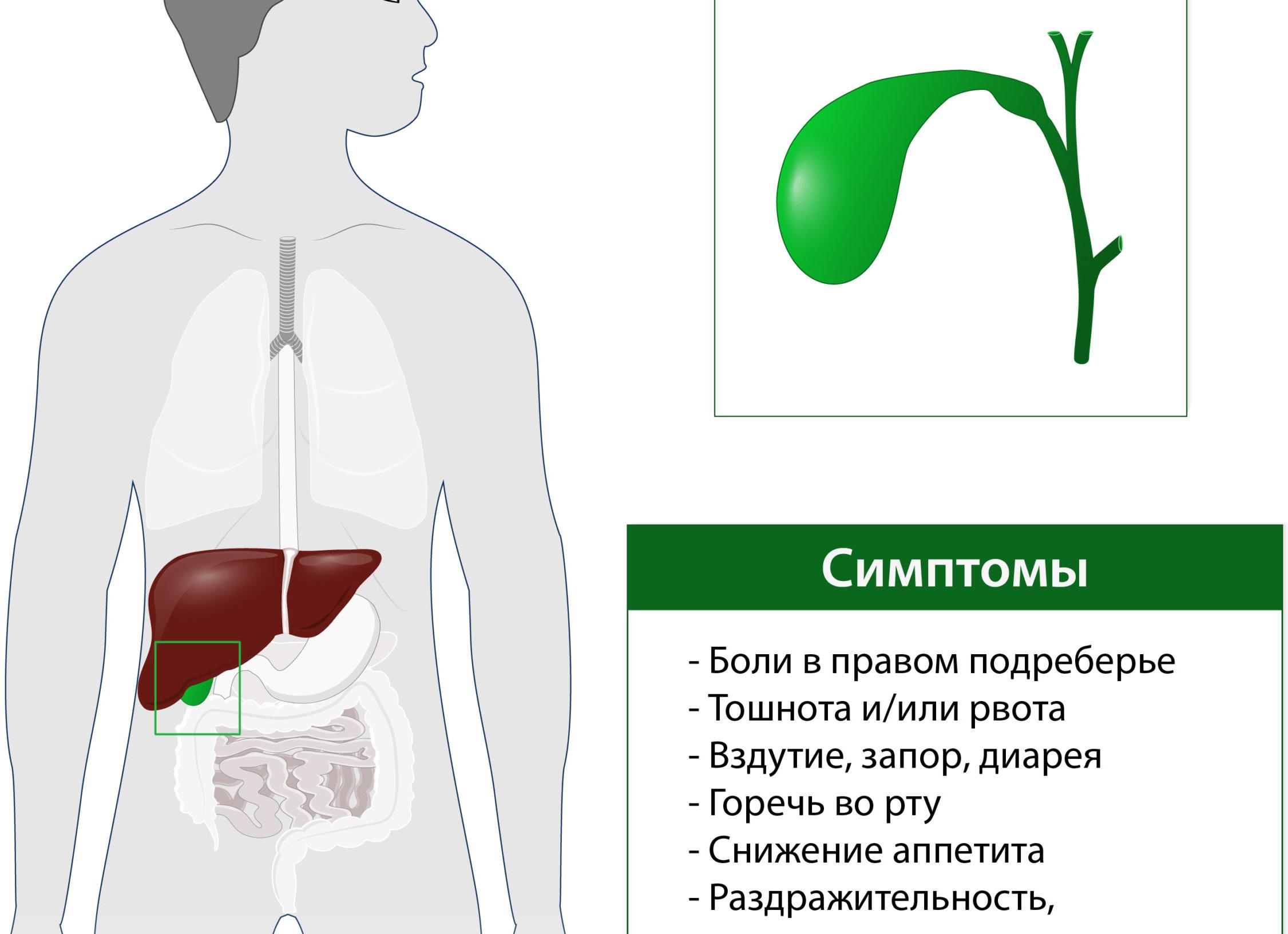
Одно из распространенных заболеваний в гастроэнтерологии – гипотоническая дискинезия желчевыводящих путей (ДЖВП). Это патологический процесс, при котором снижается тонус и моторика желчного пузыря. Заболеванием страдает каждый 3 школьник. Среди взрослых пациентов ДЖВП в 10 раз чаще диагностируют у женщин.
Особенности заболевания
При гипотонической дискинезии желчный пузырь постоянно расслаблен. Снижение тонуса мешает ему выталкивать нужный объем желчи в двенадцатиперстную кишку. Процесс пищеварения и расщепления полезных веществ затрудняется. Такое состояние чревато застоем желчи в пузыре – холестазом.
Заболевание чаще диагностируется у школьников худощавого телосложения, молодых людей и женщин в возрасте 35-40 лет. Гипотоническая дискинезия бывает двух типов:
- первичная – связана с врожденными пороками сфинктера, протоков;
- вторичная – является следствием других патологий.
Причины патологии
Снижение моторики желчного пузыря может появиться при неправильном питании, частых стрессах, вредных привычках. Вторичная дискинезия по гипотоническому типу часто возникает как следствие заболеваний:
- вегетативной нервной системы – невроз, повышенное артериальное давление;
- пищеварительного тракта – холангит, гастрит, холецистит, гастродуоденит, язва, энтероколит;
- гепатобилиарной системы – цирроз, гепатит, гормональные нарушения.
Факторы риска развития ДЖВП по гипотоническому типу
Повлиять на моторику желчного пузыря может неконтролируемый прием лекарственных препаратов, гельминты, наследственная предрасположенность. В отдельную группу риска выделяют людей с иммунодефицитом. Это заболевания:
- ВИЧ-инфекция или СПИД;
- болезнь Альцгеймера;
- лимфоцитарный лейкоз;
- злокачественные опухоли костного мозга;
- идиопатическая тромбоцитопеническая пурпура.
Признаки гипомоторной дискинезии желчных путей
Основной симптом заболевания – постоянная ноющая боль. Неприятные ощущения могут отдавать в спину, сопровождаться чувством распирания с правой стороны. Пациенты отмечают, что болевой синдром уменьшается сразу после еды. Для дискинезии гипомоторного типа характерны и другие симптомы:
- сухость, горечь во рту;
- периодические тошнота и рвота;
- отрыжка;
- желтушность склер и кожных покровов;
- неприятный запах изо рта;
- ухудшение аппетита;
- частые головные боли;
- осветление мочи и кала;
- раздражительность;
- обильное потоотделение.
Симптомы у детей
Гипомоторная дискинезия желчного пузыря у школьников сопровождается такими же симптомами, как и у взрослых. Нередко к общим признакам прибавляется повышенная температура тела (до 37,5 °С). Груднички сильно беспокоятся, поджимают ножки к животу. Дети до года часто срыгивают, испытывают дефицит веса.
Как устанавливается диагноз
Появление любых описанных выше симптомов – повод обратиться к гастроэнтерологу. Для подтверждения или опровержения диагноза он назначит ряд исследований:
- общий и биохимический анализ крови;
- общий анализ мочи;
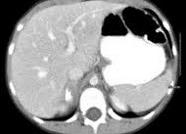
- ультразвуковое исследование органов брюшной полости;
- дуоденальное зондирование;
- печеночные пробы;
- холецистография;
- рентгенография;
- радиоизотопное исследование печени.
Пузырные симптомы
Это признаки заболеваний желчного пузыря, установить которые можно при пальпации разных зон. Основные пузырные симптомы:
- Кера. Пациент лежит на спине. Врач просит его задержать воздух на вдохе. Надавливает пальцем на зону проекции желчного пузыря. При появлении боли тест считается положительным.
- Мерфи. Больной сидит. Доктор надавливает на проекцию желчного пузыря, просит сделать вдох животом.
- Василенко. Гастроэнтеролог слегка поколачивает ребром ладони по зоне правого подреберья. О заболевании желчных протоков говорит наличие боли.
- Мюсси-Георгиевского. Кончиками пальцев одновременно с двух сторон надавливают на грудино-ключичные мышцы. При дискинезии боль иррадиирует вниз.
Лечение дискинезии желчевыводящих путей
При своевременном диагностировании патологии прогноз на лечение благоприятный. Большинство пациентов через 2-3 года соблюдения всех рекомендаций врача полностью восстанавливаются и ведут обычный образ жизни. Для лечения желчевыводящих путей назначают:
- медикаментозную терапию;
- диету;
- физиотерапевтические процедуры;
- лечебную физкультуру;
- рекомендуют отказаться от вредных привычек, соблюдать режим дня.
Медикаментозная терапия
Препараты при дискинезии желчевыводящих путей помогают восстановить функциональность органа, снять часть неприятных симптомов. Выбором лекарственного средства занимается врач. Для лечения используют:
|
Фармакологическая группа |
Механизм действия |
Примеры лекарственных средств |
|
Холеспазмолитики |
Снимают спазмы, облегчают выведение желчи в двенадцатиперстную кишку. |
Холагол |
|
Бесалол |
||
|
Аминофиллин |
||
|
Холекинетики |
Повышают секрецию желчи, способствуют ее выведению, стимулируют сокращение желчного пузыря. |
Холестерол |
|
Берберин |
||
|
Фламин |
||
|
Холеретики |
Повышают уровень желчных кислот. |
Никодин |
|
Аллохол |
||
|
Сироп шиповника |
Диета при гипотонической форме дискинезии
Для восстановления функций печени и желчных путей назначается диетический стол № 5. Общие принципы лечебного питания:
- Дробность. Ешьте часто, но небольшими порциями – по 250-300 грамм 4-5 раз в день.
- Сбалансированность белков, жиров и углеводов. Количество белков соответствует весу: 1 г на 1 кг, из них 50% животного происхождения. Жиров – 70-80 грамм, 1/3 из них растительного происхождения. Углеводов – 300-330 грамм, из них 30-40 г простые.
- Исключение продуктов, богатых пуринами, холестерином, щавелевой кислотой, эфирными маслами.
- Обильное потребление жидкости – 1,5-2 литра в сутки.
- Щадящие способы приготовления пищи – отваривание, запекание без масла, тушение, варка на пару.
Разрешенные продукты:
- Напитки: чай с лимоном, отвар шиповника, фруктово-овощные соки без сахара, протертые компоты.
- Супы: вегетарианские, фруктовые, молочные без пассерования овощей.
- Мясо, рыба, морепродукты: нежирная говядина, кролик, курица без кожи, индейка, судах, хек, треска, креветки.
- Полувязкие каши: гречневая, манная, овсяная, рисовая.
- Кисломолочные продукты: кефир, полужирный творог, йогурт. В ограниченном количестве молоко, нежирная сметана, несоленый сыр.
- Крахмалистые овощи.
- Фрукты.
Запрещенные продукты:
- Напитки: какао, кофе, алкоголь, газировка, виноградный сок.
- Жирное мясо, рыба.
- Каши: перловая, ячневая, кукурузная, пшено.
- Сдобная выпечка.
- Молочная продукция: сливки, жирная сметана, ряженка.
- Овощи: бобовые, шпинат, ревень, баклажаны, чеснок, спаржа, щавель.
Другие способы лечения
В качестве вспомогательных средств могут использоваться:
- Ароматерапия. Помогает снять усталость, нервное перенапряжение, уменьшает восприимчивость к стрессам.
- Солевые ванны. Снимают мышечное напряжение, повышают иммунитет.
- Растительные отвары и чаи. Обладают седативным эффектом, улучшают пищеварение. Для приготовления отваров используют: душицу, бергамот, ромашку, шалфей.
- Физиопроцедуры – электрофорез, ультразвук волнами низкой интенсивности. Активизируют обменные процессы, повышают иммунитет, способствуют восстановлению моторной функции желчного пузыря.





Комментарии 0